จากการที่ผมสอนในหัวข้อ Perio-Ortho relationship มาหลายปีสิ่งหนึ่งที่ลูกศิษย์และคุณหมอหลายท่านมีความกังวลในให้การรักษาจัดฟันนั้นมีหลายอย่าง
เช่นกระดูกละลายฟันมีการโยกในระดับที่รุนแรงฟันตายเป็นต้นซึ่งผมก็จัดรวบรวมความรู้เพื่อป้องกันและแก้ไขอีกทั้งมีคอร์ส Perio-Surgery ซึ่งเป็นหลักสูตรที่รวบรวมความรู้ทั้งในส่วนของ Perio-Ortho relationship และการผ่าตัดกลุ่ม Perio-Surgery ไว้ด้วยกัน(ลิ้ง)
ทั้งนี้ยังมีอีกหนึ่งปัญหาที่คุณหมอทุกคนกังวลคือรากฟันละลาย (Root Resorption) ซึ่งรายละเอียดผมก็ได้เอามาเรียบเรียงในบทความชิ้นนี้ชื่อเจาะลึก Root Resorption ในงาน Orthodontics
Root resorption เป็นสภาวะที่เกิดขึ้นเมื่อมีการสูญเสียเนื้อเยื่อที่เป็นส่วนประกอบของรากฟัน ซึ่งอาจเกิดได้จากหลายปัจจัย ทั้งปัจจัยภายในและภายนอกที่เข้ามากระทำต่อฟันและเนื้อเยื่อบริเวณรอบๆซี่ฟันดังกล่าว โดยปรากฏการณ์เหล่านี้อาจจะเป็นกระบวนการทาง pathological และ/หรือ physiological process ก็ได้
การแบ่งประเภทของ root resorption สามารถแบ่งได้หลายวิธี โดยหากแบ่งตามตำแหน่งของการเกิด resorption กับตัว root นั้นอาจแบ่งได้เป็น
- Internal Resorption: เกิดขึ้นภายในเนื้อเยื่อของฟัน มักมีสาเหตุมาจากการอักเสบหรือติดเชื้อในเนื้อเยื่อฟัน
- External Resorption: เกิดขึ้นที่ external surface ของ root ซึ่งมักเกิดจากปัจจัยภายนอกที่มีผลกระทำต่อฟัน เช่น การบาดเจ็บ, การถูกกระแทก, การกดทับของฟันคุด, หรือ iatrogenic process บางอย่าง
นอกจากนี้หากเราทำการจำแนก External resorption ออกตามการเกิด ยังสามารถแบ่งย่อยได้เป็น
- Surface Resorption: เป็น temporary resorption ที่มักเกิดจาก trauma หรือแรง pressure เล็กน้อย มักจะหยุดได้เองและไม่ก่อให้เกิดความเสียหายรุนแรง
- Inflammatory Resorption: เกิดจากการอักเสบ โดยทั่วไปจะเกี่ยวข้องกับ infection หรือ trauma ที่รุนแรงขึ้น ซึ่งอาจทำให้เกิดการสูญเสียเนื้อฟันอย่างถาวรได้
- Replacement Resorption (Ankylosis): เกิดจากการที่รากฟันถูกแทนที่ด้วยเนื้อกระดูก มักพบในฟันน้ำนมหรือฟันที่ได้รับ trauma อย่างรุนแรง
- Cervical Resorption : เกิดบริเวณคอฟัน ซึ่งเป็นจุดเชื่อมต่อระหว่างเหงือกกับฟัน อาจเกิดจากการบาดเจ็บ, การอักเสบ, หรือการรักษาทางทันตกรรม เช่น การฟอกสีฟัน
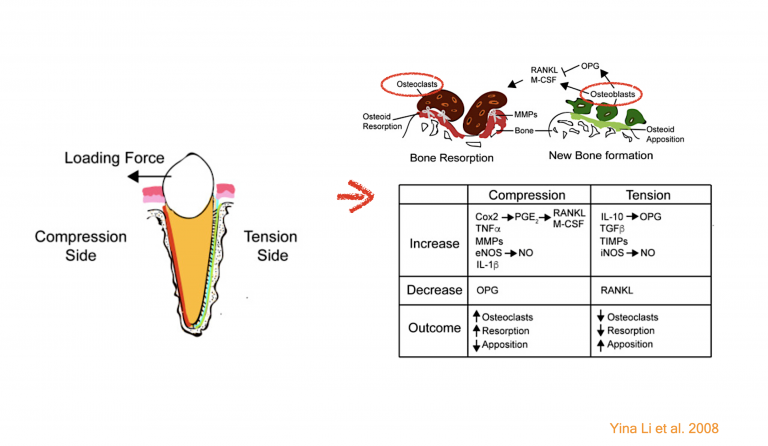
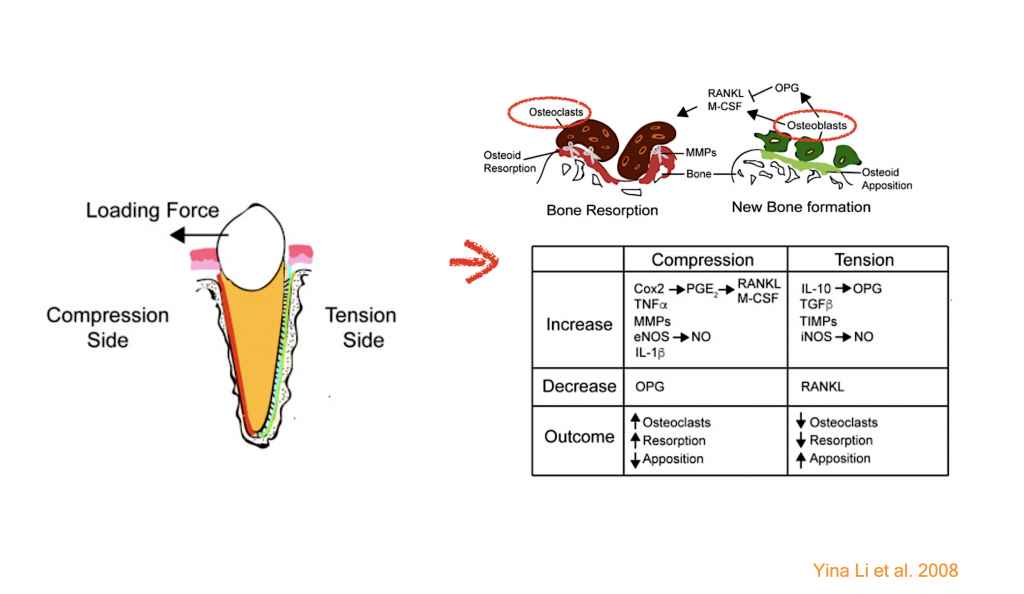
เป็นที่ทราบกันดีว่า External root resorption (ยิ่งโดยเฉพาะตำแหน่ง apical) นั้นถือว่าเป็น common phenomenon ที่สัมพันธ์กับงาน Orthodontic tx.
ด้วยพื้นฐานหลักการที่ว่า…เมื่อมีแรงในการจัดฟันที่ไปทำให้เกิด hyalinized area จะส่งผลให้เกิดกระบวนการกระตุ้น inflammatory process เพื่อกำจัด necrotic element เหล่านั้น. ซึ่งนอกจากกระบวนการนี้จะกระตุ้นการทำงานของ mecrophage, osteoclast แล้ว ยังสามารถกระตุ้นการทำงานของ dentinoclast/ cementoclast ซึ่งส่งผลให้เกิด root resorption ได้ด้วย!!
ปัจจัยการเกิด root resorption ที่เกี่ยวข้องกับการจัดฟัน
1. แรงที่ใช้ในการจัดฟัน:
แน่นอนว่าการใช้แรงที่มากเกินไป (heavy force)ในการเคลื่อนฟัน เป็นปัจจัยสำคัญที่ทำให้เกิด hyalinized area ดังนั้นผลลัพธ์จากแรงประเภทนี้อาจทำให้เกิด root resorption ได้ โดยเฉพาะถ้าแรงนั้นถูกใช้เป็นเวลานาน
2. ระยะเวลาของการรักษา:
long period of orthodontic tx.จะเพิ่มโอกาสการเกิดรากฟันละลายมากขึ้น เนื่องจากมีงานวิจัยที่พบว่าถึงแม้จะใช้แรงเบา แต่ใช้เวลาที่นานเพิ่มขึ้น การเกิด root resorption ก็เพิ่มขึ้นได้เช่นกัน
3. ประเภทของแรง (Type of orthodontic force) : แม้จะเป็นเรื่องยากในทางคลินิกที่จะ apply intermittent forces ในงาน fixed orthodontic tx. ไว้ให้ได้ตลอด. แต่จากงานวิจัยพบว่า intermittent forces ส่งผลให้เกิด root resorption น้อยกว่า continuous forces
4. ทิศทางการเคลื่อนของฟัน :
ด้วยหลักการว่าบริเวณที่มี pressure สูง จะมีแนวโน้มที่จะเกิด root resorption มากกว่า จึงทำให้การเคลื่อนฟันแบบ intrusion ที่มักเกิดการ concentrate ของแรงรวมตัวอยู่ที่ปลายราก ความเสี่ยงของการ resorption จึงเพิ่มขึ้นอย่างมาก โดยเมื่อทำการเปรียบเทียบการเคลื่อนฟันแบบ intrude และ extrude จะพบว่าการเคลื่อนฟันแบบ extrude จะเปลี่ยนบริเวณที่จะทำให้เกิด root resorption ไปที่ cervical และ interdental area แทน แต่อย่างไรก็ตามเมื่อเปรียบเทียบการเกิด root resorption ระหว่างการเคลื่อนฟันทั้งสองแบบนี้ การเคลื่อนฟันแบบ intrude จะเกิด root resorption ได้มากกว่าการเคลื่อนฟันแบบ extrude ถึง 4 เท่า
5. ปริมาณการเคลื่อนของปลายราก (Amount of apical movement) :
ในประเด็นนี้ยังมีการถกเถียงกันอยู่ เนื่องจากในขณะที่มีบางรายงานที่พบความสัมพันธ์ระหว่าง apical movement กับการเกิด root resorption แต่อย่างไรก็ตามยังมีหลายงานวิจัยที่ยังไม่พบความสัมพันธ์โดยตรงระหว่างการเกิด root resorption กับการเคลื่อนของปลายรากในแนวตั้งหรือแนวเฉียง
6. ลำดับของการเรียงลวด arch wire (Sequence of the arch wire) :
ยังไม่มีข้อมูลเกี่ยวกับความสัมพันธ์ระหว่าง root resorption กับลำดับของการเปลี่ยนลวดจัดฟัน ซึ่งโดยปกติแล้วเราจะพบว่าการพิจารณาเรื่อง Sequence of the arch wire นั้นมักขึ้นอยู่กับดุลยพินิจของทันตแพทย์ผู้รักษา แต่อย่างไรก็ตามทันตแพทย์ควรชั่งน้ำหนักระหว่างประโยชน์ที่จะเกิดขึ้นระหว่างการขึ้นลวดที่เร็ว กับความเสี่ยงของการเกิด root resorption ด้วย
7. Type of orthodontic appliance :
มีการศึกษาที่พบว่าความยาวของรากฟันลดลงเฉลี่ย 8.2% ในกลุ่มstraight wire และ 7.5% ในกลุ่ม conventional edgewise ซึ่งไม่แตกต่างอย่างมีนัยสำคัญ
รวมทั้งไม่พบความแตกต่างกันของการเกิด root resorption ระหว่างเครื่องมือจัดฟันระบบ self-ligating และ conventional brackets,
และไม่พบความแตกต่างระหว่างกลุ่มที่ใช้เครื่องมือถอดได้แบบ thermoplastic removable appliances กับ light forces transmitted จากเครื่องมือกลุ่ม fixed orthodontic appliancesทั่วไป
นอกจากนี้ยังพบว่าการใช้ heavy forceในระหว่าง rapid maxillary expansion อาจทำให้เกิด root resorptionใน attached premolars, molars และใน unattached second premolar ได้
อย่างไรก็ตามยังมีปัจจัยที่เกี่ยวข้องกับผู้ป่วยที่เข้ามามีบทบาทในประเด็นการเกิด root resorption นี้ด้วย เพราะเราจะพบว่าในคนไข้แต่ละรายก็มีการตอบสนองของการเกิด root resorption ที่แตกต่างกันไป
ปัจจัยที่เกี่ยวข้องกับผู้ป่วยนี้ได้แก่…
- ปัจจัยทางพันธุกรรม, ปัจจัยทางเชื้อชาติ,
- อายุของคนไข้ที่มาเข้ารับ orthodontic tx,
- psychological stress,
- increased occlusal force, parafunctional habits,
- tooth vitality, endodontic treatment,
- type of teeth, morphology of teeth/root, developmental abnormalities of roots,
- features of dentoalveolar / facial structures, density of the alveolar bone,
- existing root resorption before treatment,
- proximity of the root to the cortical bone,
- nutrition,
- systemic factors (illnesses that cause inflammation, asthma, allergy, etc.),
- hormonal irregularities, systemic medicine use, metabolic skeletal disorders,
- properties of cementum mineralization, hypofunction of the periodontium,
- history of trauma,
- type and severity of malocclusion,
- …
การวินิจฉัย root resorption
แม้จะมีการกำหนดทิศทางและขนาดของแรงในทาง orthodontic อย่างระมัดระวังแล้วก็ตาม แต่ในบางกรณีก็ยังสามารถเกิดเหตุการณ์เหล่านี้ได้ ทั้งนี้อาจจะเพราะปัจจัยทางผู้ป่วยร่วมด้วยดังที่ได้กล่าวไปแล้วข้างต้นหรือสาเหตุร่วมใดก็ตาม ดังนั้นสิ่งสำคัญคือทันตแพทย์ควรจะพึงระมัดระวัง รวมทั้งมีวิธีการตรวจที่ช่วยให้เราสามารถ detect สภาวะที่เกิดขึ้นนี้ได้
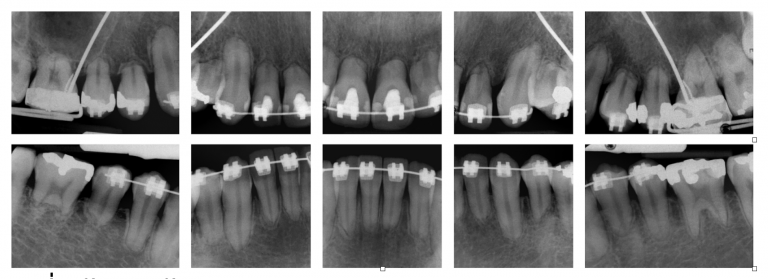
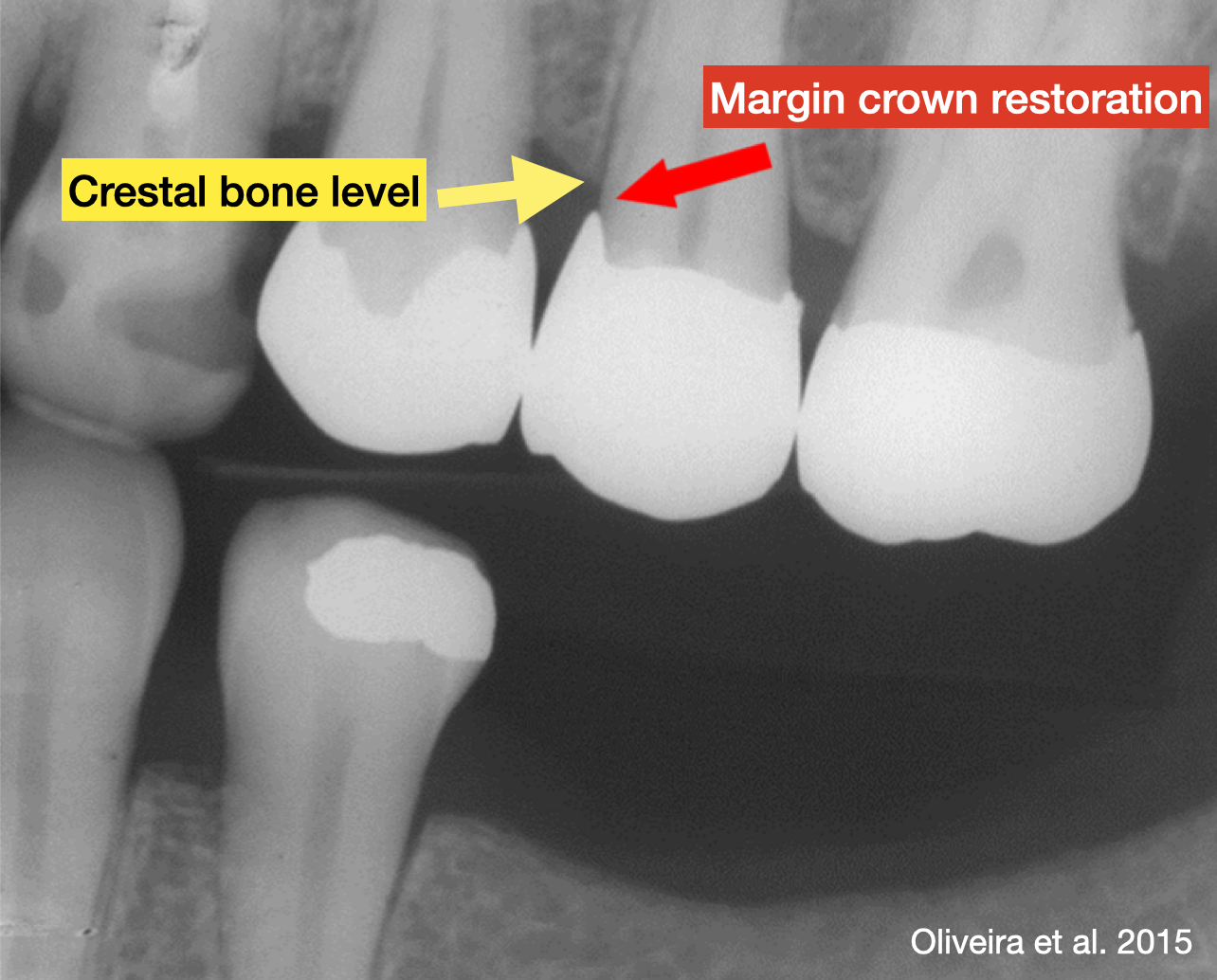
1. การถ่ายภาพรังสี (X-ray): โดยทั่วไปเราจะสามารถมองเห็นสภาวะ root resorption ได้จากภาพถ่ายรังสี เช่น 2D x-ray film ซึ่งอาจแสดงเป็นลักษณะ bowl-like radiolucencies ทั้งส่วนรากฟันและกระดูกบริเวณนั้น,
Radiolucency ที่บริเวณผิว external root surface of dentine และ adjacent bone และในบางรายที่เกิดโรคมาเป็นระยะเวลานานอาจส่งผลให้พบรอยโรค root resorption ขนาดใหญ่จากภาพถ่ายรังสีได้
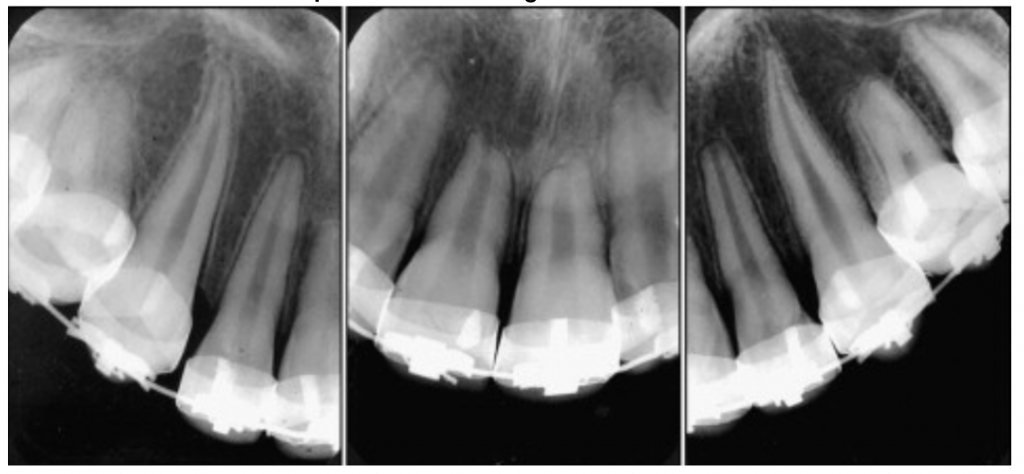
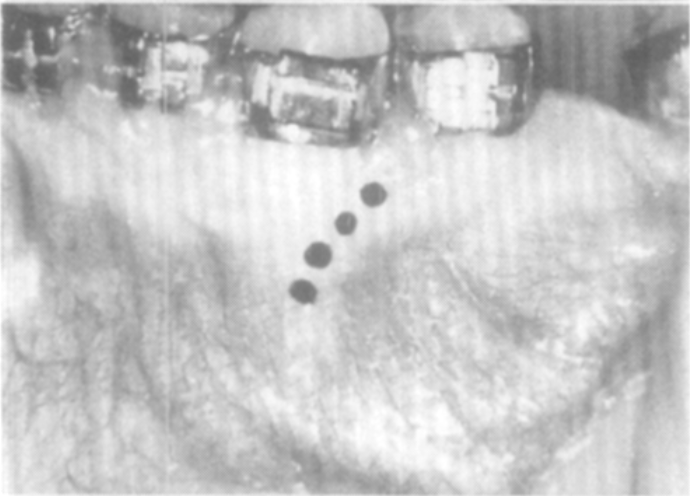
รูปที่1 ตัวอย่างลักษณะ common radiographic findings ในผู้ป่วยที่มีลักษณะของ root resorption (ภาพจาก https://pocketdentistry.com/)
รูปที่2 ตัวอย่างลักษณะ severe external root resorption (Consolaro A, Furquim LZ. 2014)
อย่างไรก็ตามบางครั้งการเกิด root resorption อาจเกิดที่ด้าน buccal or lingual ซึ่งไม่ส่งผลให้เกิดการสั้นลงของปลายรากฟัน กรณีนี้ 2D x-ray film อาจไม่เพียงพอในการวินิจฉัยและระบุตำแหน่งของการเกิด resorption ทำให้ในภายหลังการถ่าย CT และ micro-CT จึงได้รับความนิยมเริ่มเข้ามามีบทบาทในการช่วยวินิจฉัยรอยโรคดังกล่าวนี้มากขึ้น
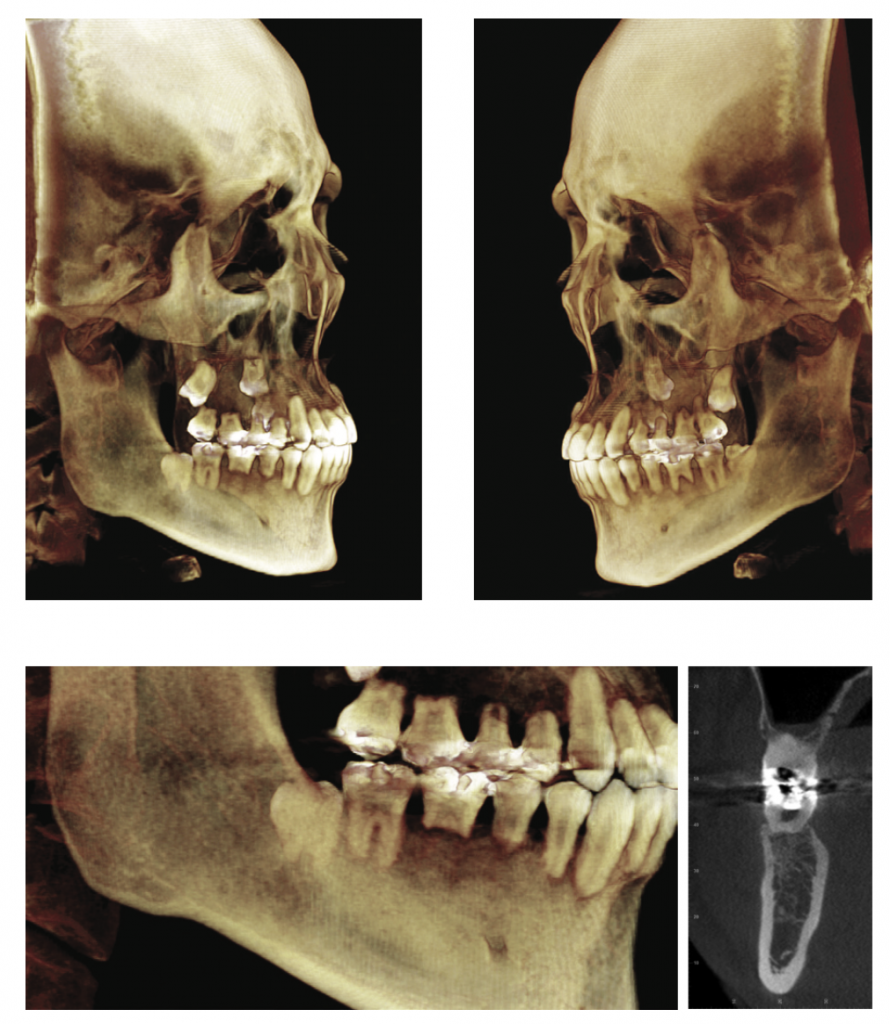
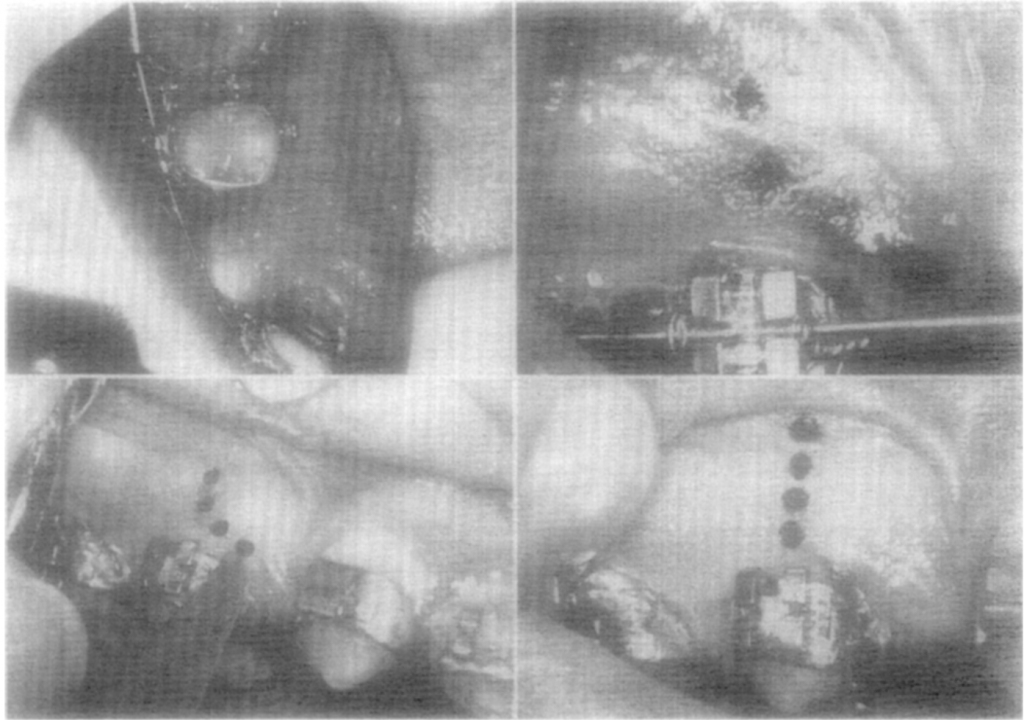
รูปที่ 3 ตัวอย่างการเห็นลักษณะ severe root resorption จาก ภาพถ่ายรังสี CT
(Consolaro A, Furquim LZ. 2014)
2. การตรวจทางคลินิก : โดยทั่วไปการจะตรวจพบรอยโรคประเภทนี้ในทางคลินิกทำได้ค่อนข้างยาก นอกซะจากว่ามีลักษณะ acute infection ซึ่งฟันจะเริ่มมีการอาการปวดเมื่อถูกกระทบ หรืออาจเกิด gingival swelling or discharging sinus.
โดยสรุปแล้วสาเหตุของการเกิด root resorption ที่เกี่ยวข้องกับ Orthodontic tx นั้นมีความซับซ้อน ซึ่งพบว่ามีหลายปัจจัยที่สามารถเข้ามาส่งผลร่วมในการเกิดปรากฏการณ์ดังกล่าว
อย่างไรก็ตามดังที่กล่าวมาทั้งหมดข้างต้น จะพบว่ามีหลายการศึกษาที่พบความเกี่ยวข้องระหว่างงาน Orthodontic tx. กับการเกิด root resorption. ดังนั้นทันตแพทย์จึงควรให้ความระมัดระวังในขั้นตอนการรักษา, หมั่นตรวจ monitor check periodontal condition ทั้งด้วยวิธีทางคลินิกและจากภาพถ่ายรังสีเป็นระยะๆ เพื่อที่เมื่อเกิดปัญหานี้ขึ้นจะได้มีการรับมือและให้การส่งต่อรักษาได้ทันท่วงที ก่อนที่ปัญหาดังกล่าวจะลุกลามไปมาก จนนำไปสู่การสูญเสียฟันได้ในที่สุด
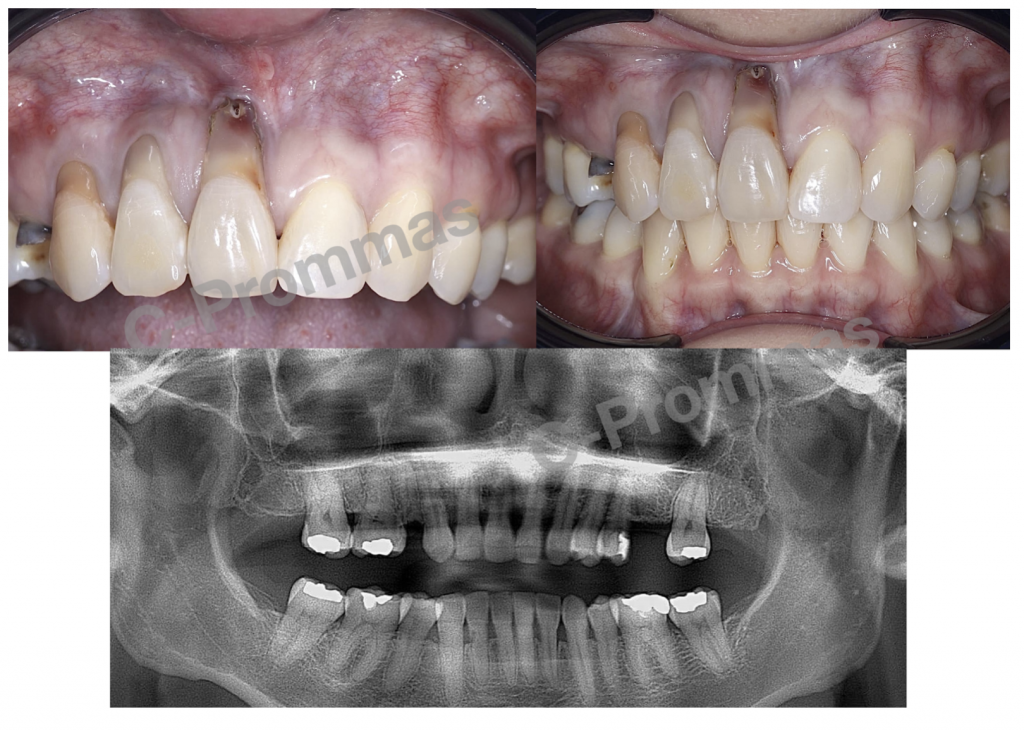
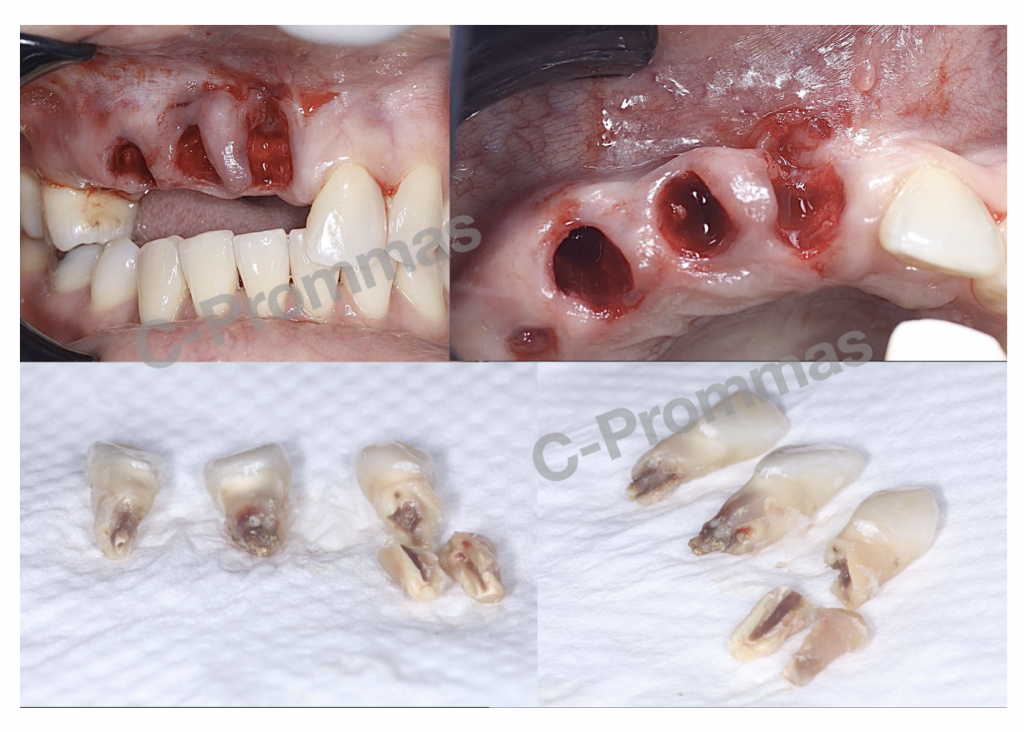
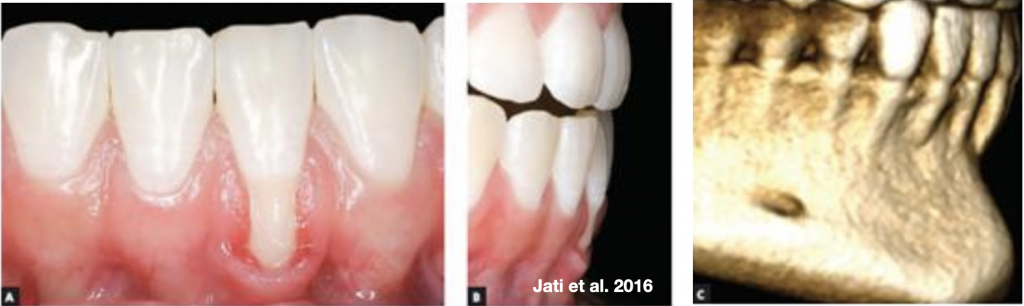
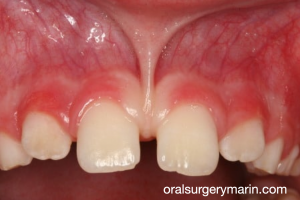
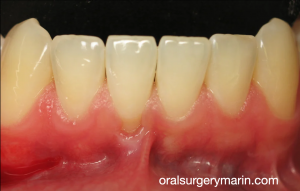
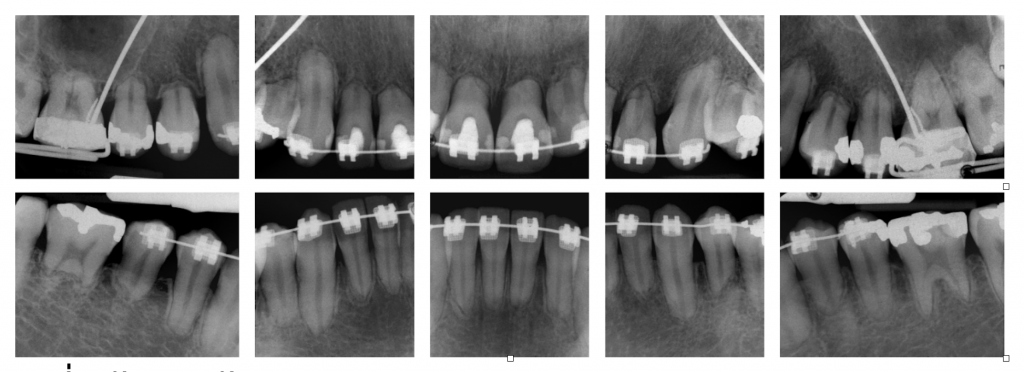
รูปที่ 4, 5 ภาพตัวอย่าง (จากเคสเดียวกัน) ที่มีลักษณะ root resorption ที่สามารถเห็นได้ชัดเจนในทางคลินิก ซึ่งมีการเกิด root resorption ด้าน buccal & apical โดย lesion ที่เกิดขึ้นทางด้าน buccal มีความ extensive จนเข้าไปถึง root canal
อย่างไรก็ตามด้วยรอยโรคที่ส่วนใหญ่จำกัดอยู่ทาง buccal จึงทำให้ยากในการมองเห็นในภาพถ่ายรังสี OPG
ซึ่งเพราะรอยโรคที่ลุกลามไปมากจึงทำให้การรักษาของฟันซี่ 11,12,13 จบด้วยการถอนในที่สุด
(ต้องขอขอบคุณเครดิตภาพเคสจาก ทพ.ภัทรวิทย์ อิงคนานุวัฒน์ ที่มาช่วยแชร์เพื่อเป็นประโยชน์กับคุณหมอท่านอื่นๆนะครับ)
ผมยังมีบทความทีน่าสนใจเกี่ยวกับปัญหา Perio ในงานจัดฟันอีกหลายบทความ (ลิ้ง)
และคุณหมอท่านใดอยากเรียนแบบละเอียด ผมมีหลักสูตรที่เข้มข้นกำลังจะจัดเร็วๆ นี้ (ลิ้ง)
Reference
- https://pocketdentistry.com/
- Dindaroğlu F, Doğan S. Review Root Resorption in Orthodontics. Turk J Orthod 2016; 29: 103-8
- Vlaskalic V , Boyd R L. Root resorptions and tissue changes during orthodontic treatment. In: Bishara S E (ed.) Textbook of orthodontics. W B Saunders Co.: Philadelphia 2001; 463-72.
- Consolaro A, Furquim LZ. Extreme root resorption associated with induced tooth movement: A protocol for clinical management. Dental Press J Orthod. 2014 Sept-Oct;19(5):19-26.