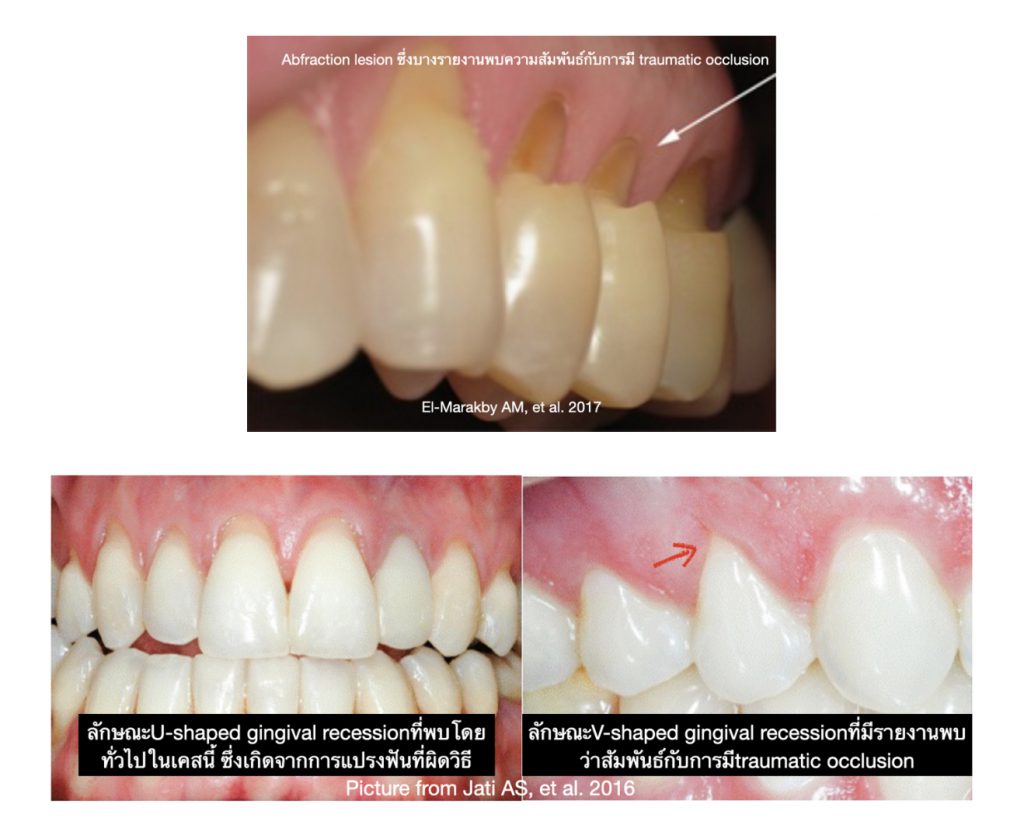
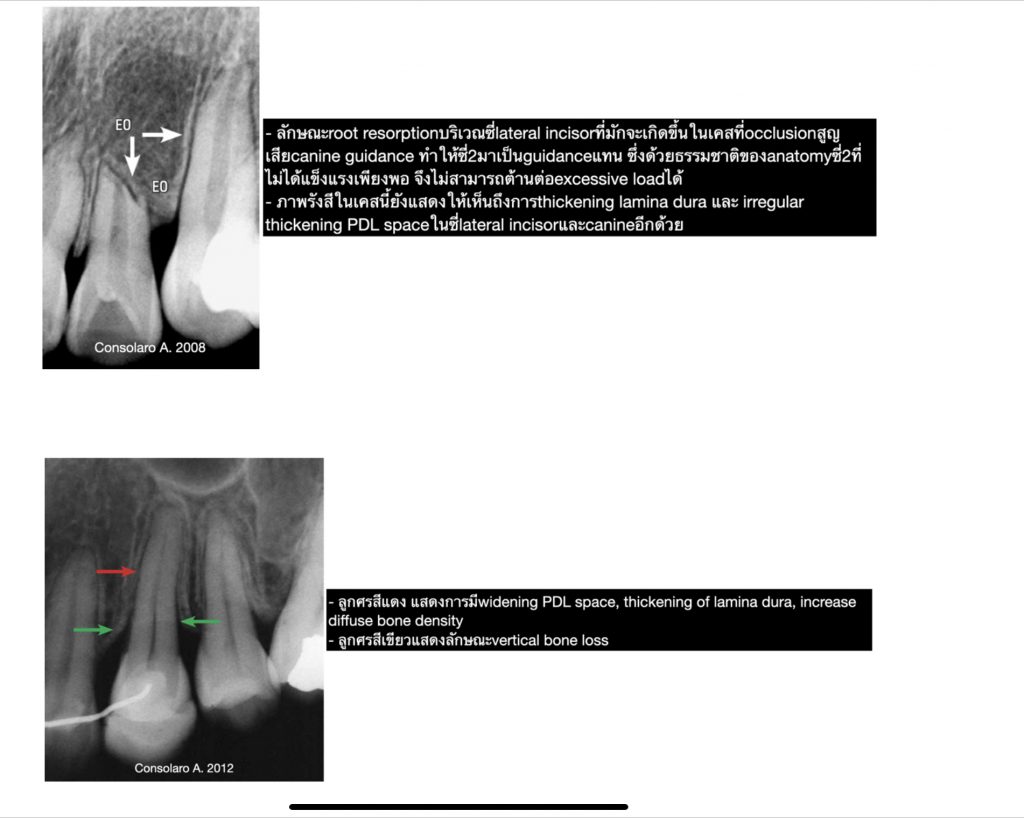
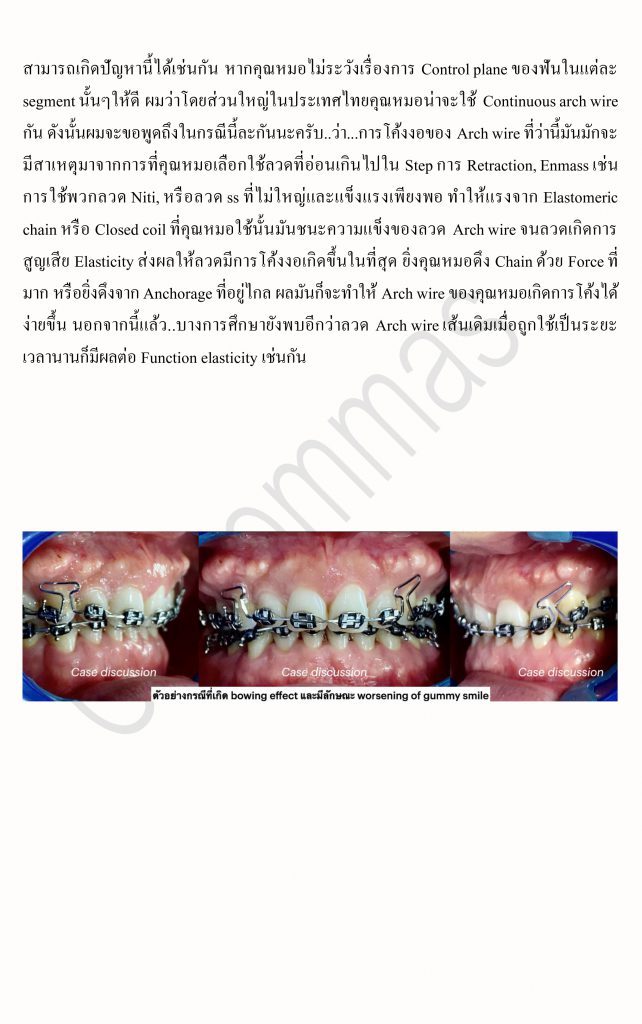
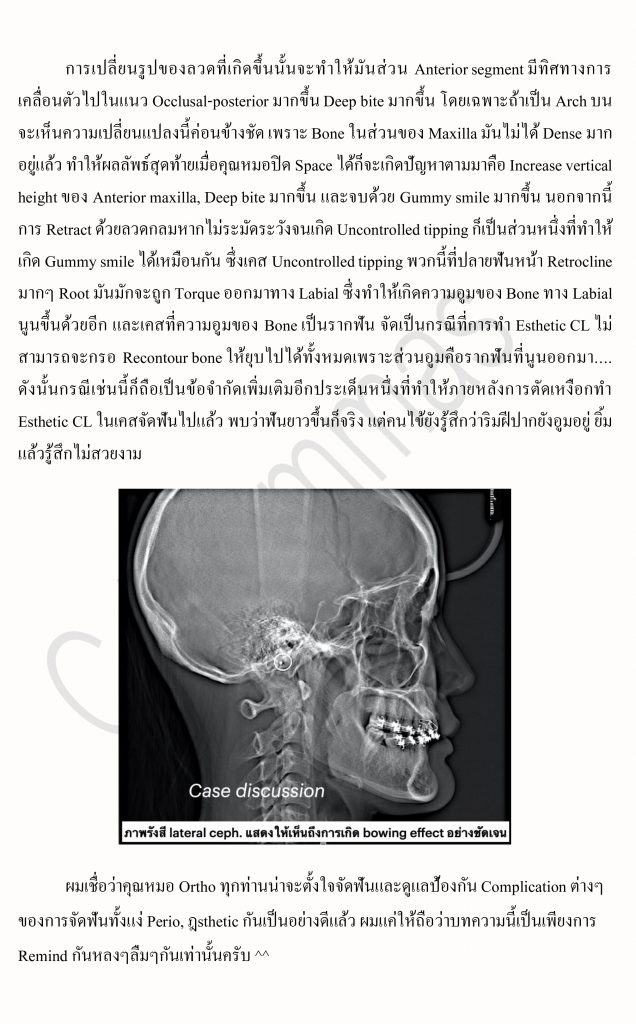
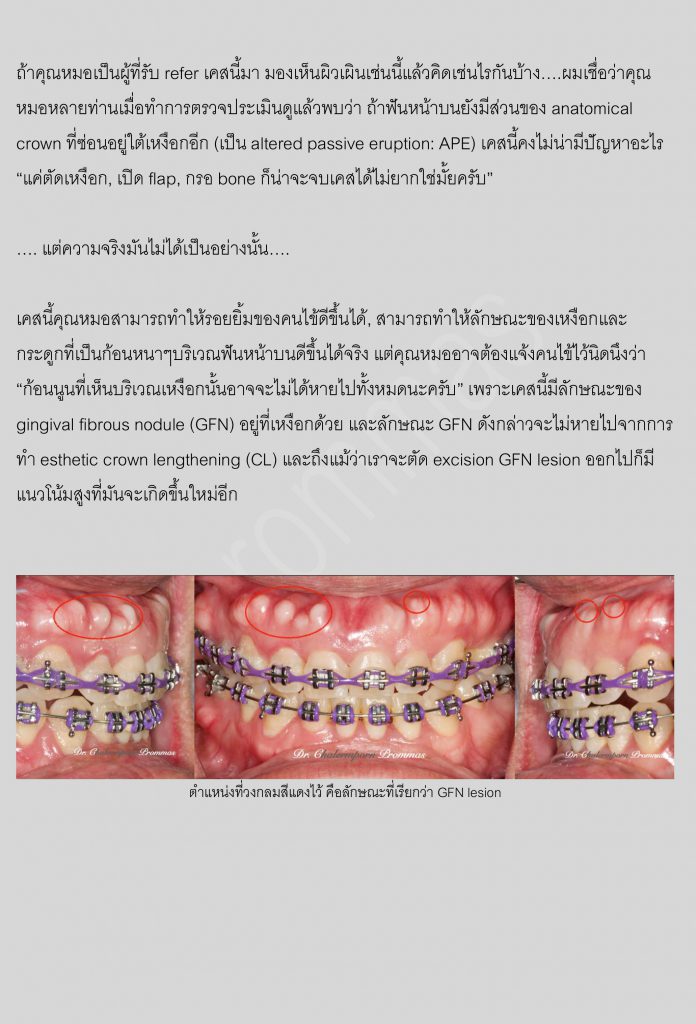
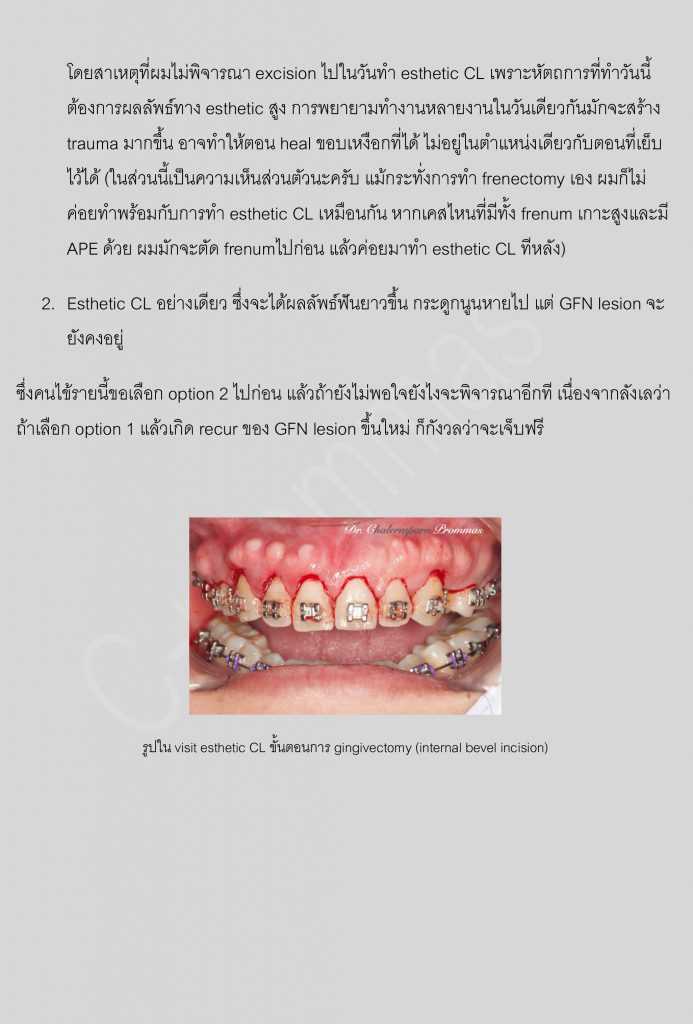
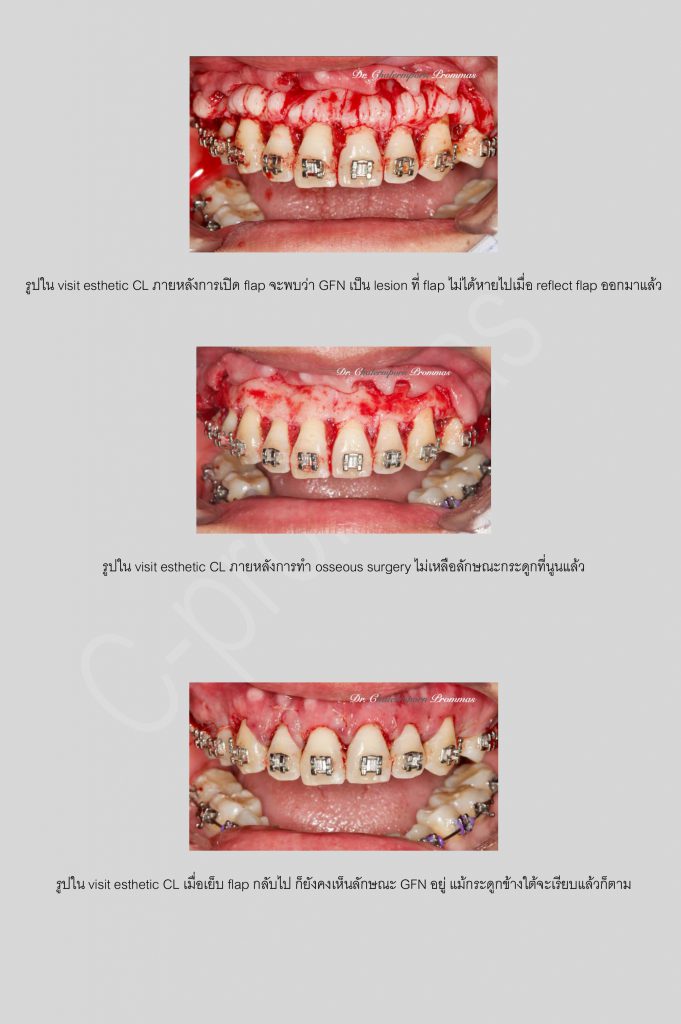
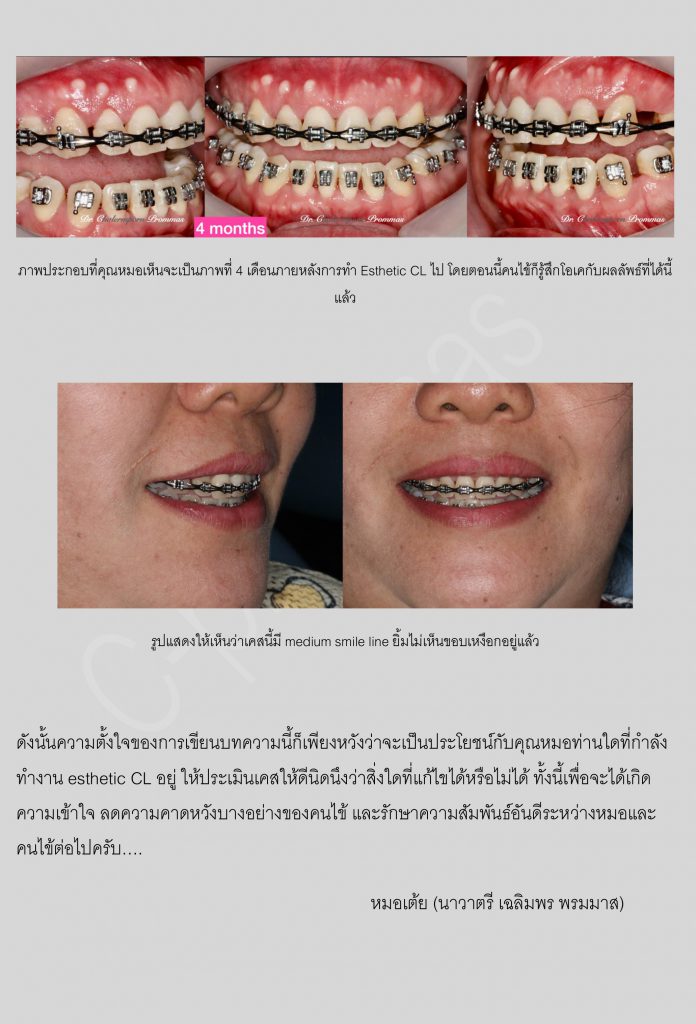
เป็นที่ทราบกันดีว่า..ในปัจจุบันเป็นยุคสมัยที่เต็มไปด้วยความรีบเร่ง ฉับไว และอาจกล่าวได้ว่า “เวลา” ได้กลายมาเป็นสิ่งที่มีค่าสำคัญอีกอย่างหนึ่งสำหรับมนุษย์เราก็คงไม่ผิด
ความต้องการด้านความรวดเร็วดังกล่าวนี้ไม่เพียงแต่จำกัดอยู่เฉพาะในเรื่องของงาน, ธุรกิจ, การเดินทาง,…เท่านั้น แต่มันยังครอบคลุมมาถึงในส่วนของการรักษาทางการแพทย์ด้วย ยกตัวอย่างเช่น ในการรักษาทางทันตกรรมจัดฟันที่ทุกวันนี้มีหลากหลายการศึกษา, หลากหลายงานวิจัย ที่เสาะแสวงหาหนทางที่จะช่วยให้การเคลื่อนฟันในเคสนั้นๆดำเนินไปได้อย่างรวดเร็วมากขึ้น ซึ่งความพยายามนี้ไม่ได้เกิดจากเฉพาะเหตุผลในข้อจำกัดของเวลา แต่หากเป็นเพราะการเคลื่อนฟันในบางตำแหน่งที่เป็นไปได้ยาก พยายามเคลื่อนมานานแล้วและยังไม่สำเร็จ ฟันขยับช้า, มีสันกระดูกบางบ้าง, host bone remodelingที่ช้าบ้าง เหตุการณ์เหล่านี้พบได้บ่อยขึ้นจากแนวโน้มที่คนไข้จัดฟันในปัจจุบันเป็นกลุ่มคนไข้ที่มีอายุสูงขึ้น เป็นต้น
…นั่นจึงเป็นที่มาของหลักการทำminor surgeryร่วมกับรักษาทางทันตกรรมจัดฟัน… ที่เราเรียกกันว่า “Periodontally accelerated osteogenic orthodontics” หรือบางคนอาจจะคุ้นชินกับตัวอักษรย่อสั้นๆว่า “PAOO”
หากกล่าวกันจริงๆแล้ว ปัญหาและความต้องการเหล่านี้ไม่ได้เพิ่งเริ่มเกิดขึ้น เพราะหลักการ accelerated osteogenic orthodontics เกิดขึ้นมาเกือบร้อยปีแล้ว โดยพบรายงานการทำ corticotomy assisted orthodontics ตั้งแต่ช่วงกลางยุคศตวรรษ1900
การศึกษาของ Dr.Kole 1959 ถือเป็นการศึกษากลุ่มแรกๆที่มีการpublishออกมาสู่สาธารณชน. Koleรายงานการทำenblock technique ซึ่งประกอบไปด้วยการทำcorticotomyบริเวณinterproximalและosteotomyบริเวณapicalของฟันที่ต้องการจะเคลื่อนเพื่อช่วยให้การจัดฟันเป็นไปได้รวดเร็วมากขึ้น แต่ด้วยวิธีการsurgeryในสมัยนั้นที่มีความinvasiveค่อนข้างมาก จึงทำให้ไม่ค่อยได้รับความนิยม รวมทั้งเทคนิคดังกล่าวยังสามารถทำได้ยากในบริเวณที่ฟันมีความซ้อนเกมาก, interproximal boneน้อย, และนี่ยังไม่รวมถึงความเสี่ยงต่อvitalityของฟันที่รวมอยู่ในsurgical siteนั้นด้วย เป็นต้น
แม้จะปฏิเสธไม่ได้ว่า ผลลัพธ์เรื่องความเร็วในการเคลื่อนฟันจากการนำเทคนิคการsurgeryของKoleมาใช้นั้น จะเหนือกว่าการจัดฟันแบบปกติจริง แต่ก็ยังเกิดข้อสงสัยในหลายๆประเด็น เช่น การที่พบว่าความจริงแล้วตำแหน่งfinal positionของฟันก็ไม่ได้อยู่ในตำแหน่งเดียวกับที่Koleเซ็ทไว้ตอนทำenblock tooth movementซะทีเดียว… “การเคลื่อนฟันที่เร็วนั้นเกิดขึ้นเพราะเราsurgeryย้ายตำแหน่งของมัน หรือเพราะอะไรกันแน่??” …
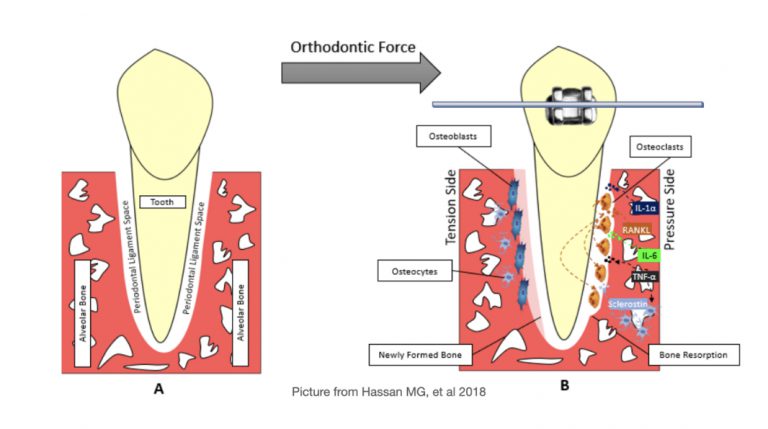
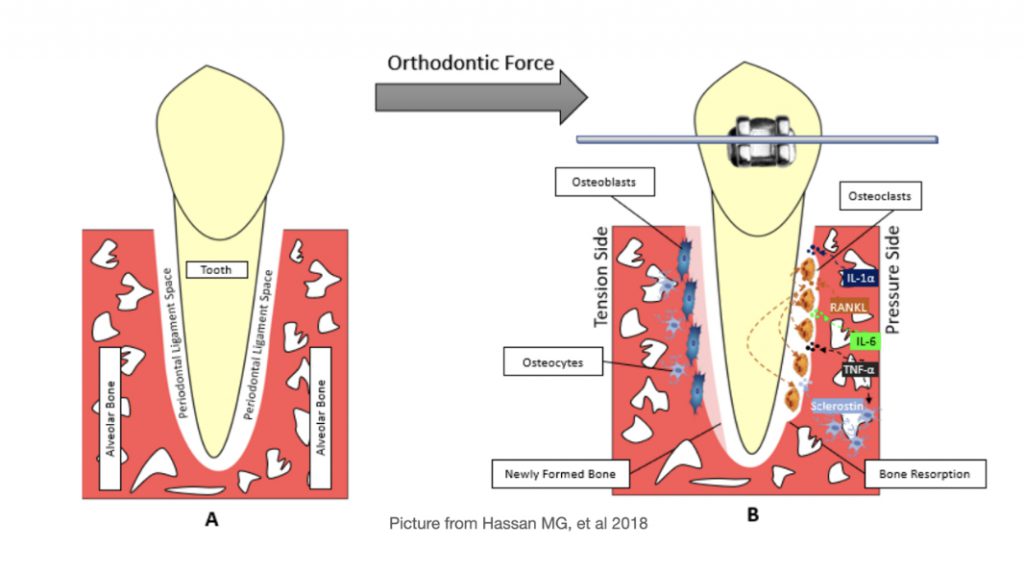
จนปี1983 การศึกษาของFrostก็ออกมาอธิบายถึงปรากฏการณ์ “regional acceleratory phenomenal” หรือเรียกสั้นๆตามอักษรย่อว่า “RAP” ซึ่งการค้นพบในครั้งนี้กลายเป็นคำตอบให้เราเข้าใจปรากฏการณ์เบื้องหลังสิ่งที่เกิดขึ้นทั้งหมดจากเทคนิคของKole. กล่าวสั้นๆคือFrostพบว่าเมื่อมีinjuryเกิดขึ้นกับbone จะกระตุ้นให้เกิด transient bursts of hard tissue remodelingได้สูงขึ้นกว่าสภาวะปกติ2-10เท่า นั่นคือคำตอบว่า…ทำไมเมื่อเราทำcorticotomyที่boneแล้ว ฟันจึงเคลื่อนที่ได้เร็วกว่าปกติ…
ภายหลังจากที่เราทราบว่าaccelerated osteogenic orthodonticsโดยกรรมวิธีsurgery assistedเกิดขึ้นได้เพราะปรากฏการณ์RAP. จากนั้นเป็นต้นมาจึงเกิดเทคนิคsurgeryที่กระตุ้นให้เกิดRAPเพื่อการเคลื่อนฟันออกมามากมาย ซึ่งมักเป็นกลุ่มminor surgeryแบบต่างๆที่ไม่ได้เป็นenblock techniqueอีกต่อไป รวมทั้งยังมีบางเทคนิคที่ใช้เครื่องมือแทงหรือจิ้มผ่านเหงือกไปหาboneโดยที่ไม่ได้เปิดflapเลยก็มี
“Periodontally accelerated osteogenic orthodontics” หรือ “PAOO” ถือเป็นหนึ่งในวิธีการsurgeryที่สามารถกระตุ้นปรากฏการณ์RAPได้ และจัดได้ว่าเป็นหลักconceptสำคัญหนึ่งที่ได้รับความนิยมต่อเนื่องมาจนถึงปัจจุบัน โดยที่เทคนิคนี้นอกเหนือจากการสร้างinjuryต่อboneเพื่อหวังผลRAPแล้ว ยังเพิ่มเติมการทำhard tissue augmentation (bone grafting)เพื่อให้สันกระดูกมีความหนามากขึ้น ผลลัพธ์ที่ได้จึงไม่เพียงแต่เคลื่อนฟันได้เร็วมากขึ้น แต่ยังสามารถเคลื่อนฟันไปได้ไกลมากขึ้นจากเดิมด้วยจากการเพิ่มระยะlimits of tooth movementจากenvelope of discrepancyเดิม
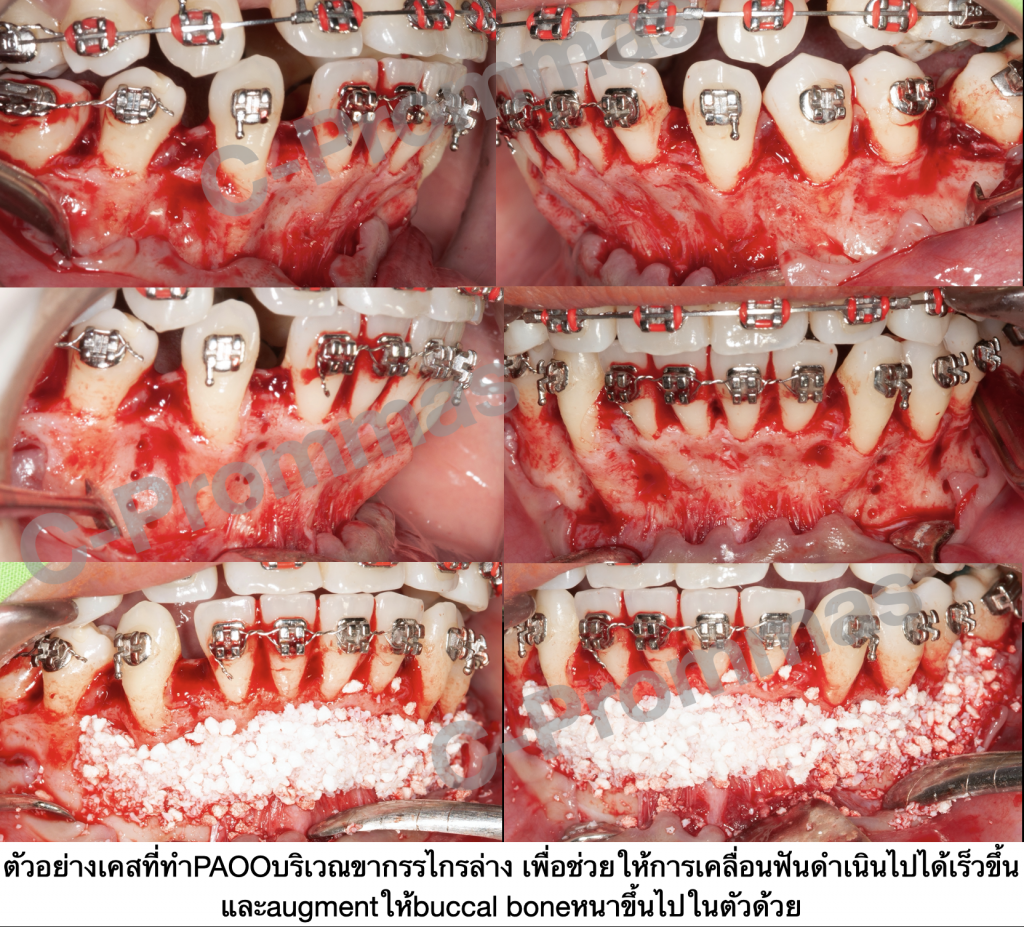
โดยปกติแล้วขั้นตอนทั่วไปของการทำPAOOประกอบไปด้วย
1.Full thickness flap reflection
2.Decortication
3.Bone grafting (autogeneous and/or allograft and/or xenograft and/or alloplast ขึ้นอยู่ทำความpreferของoperator) stepนี้จะใช้membraneด้วยหรือไม่ก็ได้
4.Flap closure
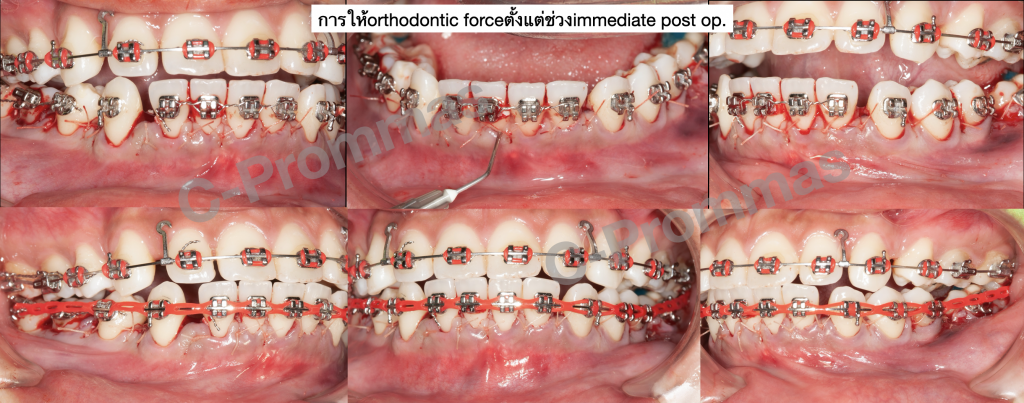
5.Immediate orthodontic force
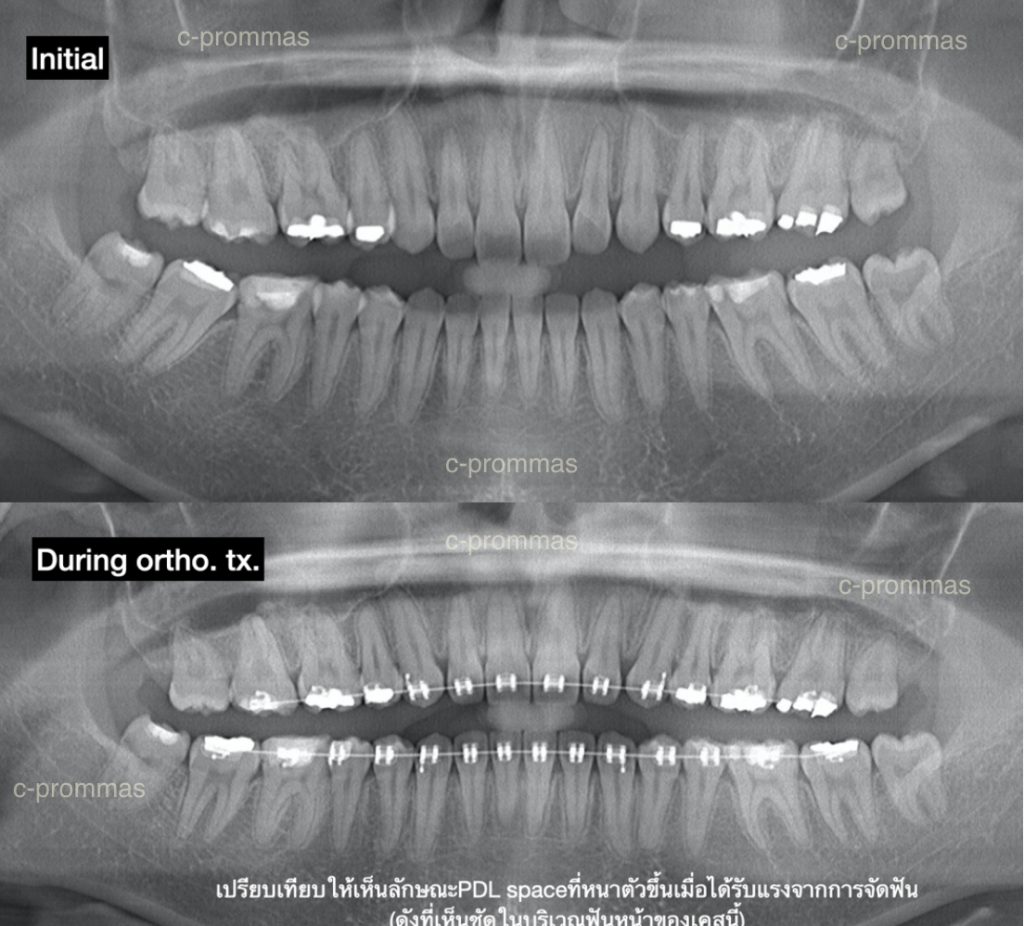
Wilcko & Wilcko แนะนำว่าไม่ควรให้แรงจัดฟันช้ากว่า2สัปดาห์หลังผ่าตัด โดยรายงานห้วงเวลาwindow of rapid of tooth movementเพียง4-6เดือนหลังผ่าตัดเท่านั้น จึงทำให้บางprotocolมีคำแนะนำให้มีการactivate orthodontic forceถี่ขึ้นเป็นเดือนละ2ครั้ง
ซึ่งในช่วง20ที่ผ่านมาก็มีการmodified technique PAOOออกมาอย่างหลากหลายตราบใดที่มนุษย์เรายังไม่หยุดพัฒนาความรู้และเทคโนโลยี ไม่ว่าจะdesign flapเปลี่ยนไปเป็นtunnelบ้าง ใช้กล้องmicroscopeร่วมกับการผ่าตัดบ้าง นำเอาเครื่องมือpiezo surgeryมาใช้บ้าง เป็นต้น โดยต่างก็รายงานถึงข้อดีของเทคนิคนั้นๆ รวมทั้งก็สามารถทำให้การเคลื่อนฟันเกิดได้เร็วขึ้นเช่นกัน
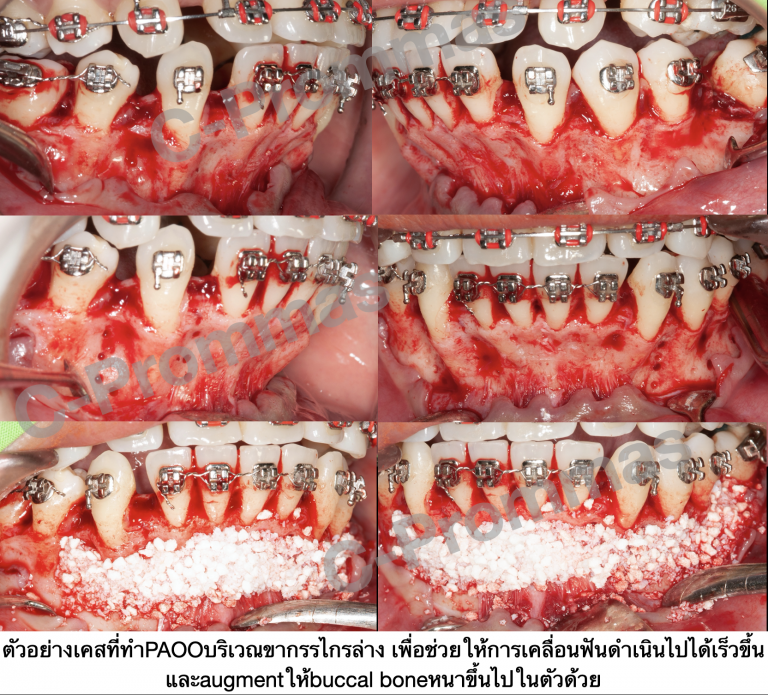
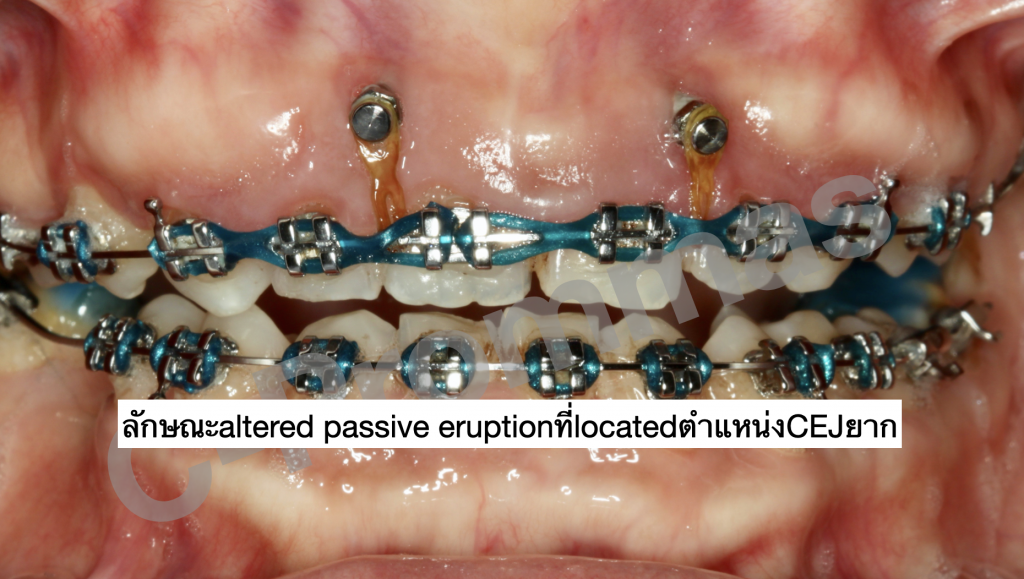
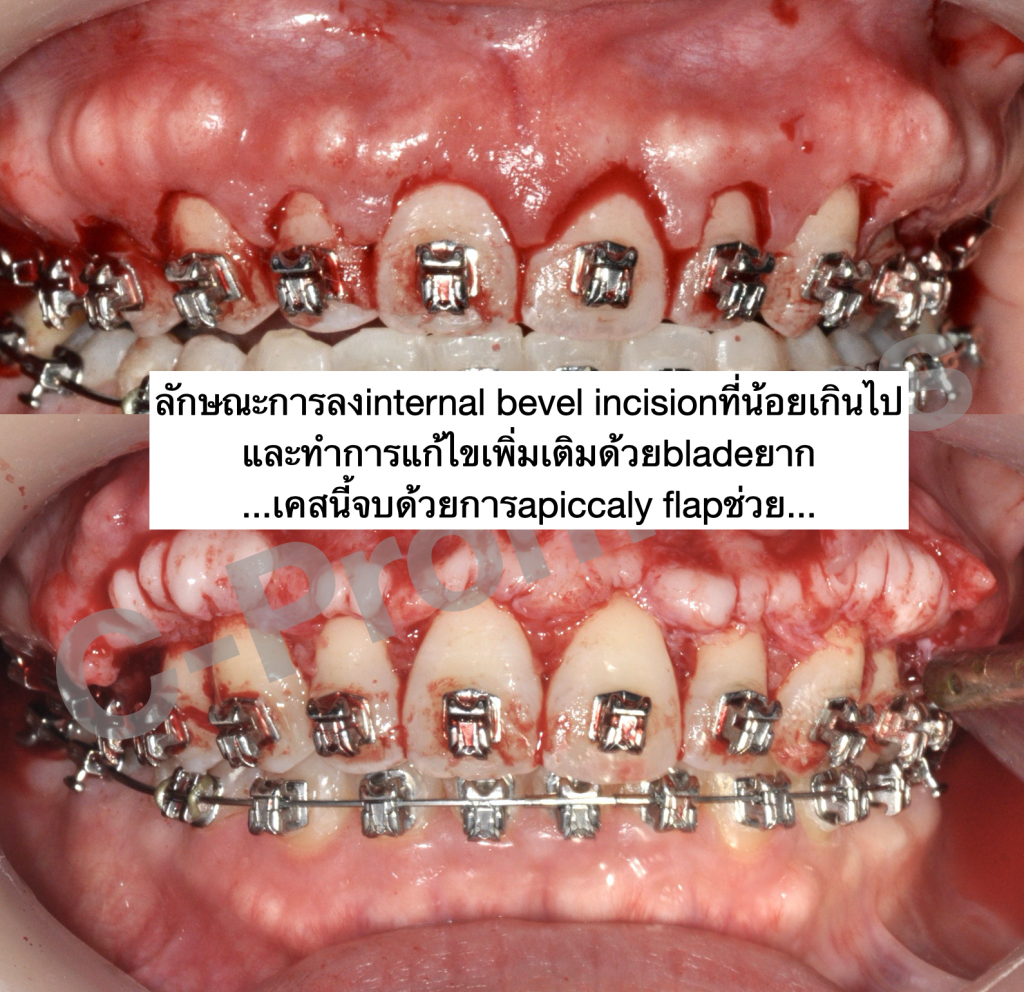
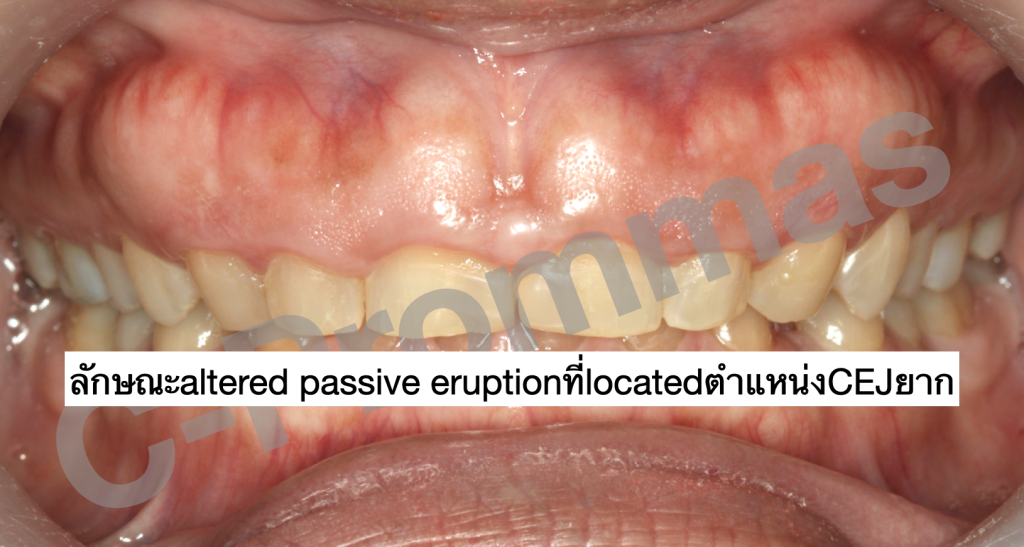
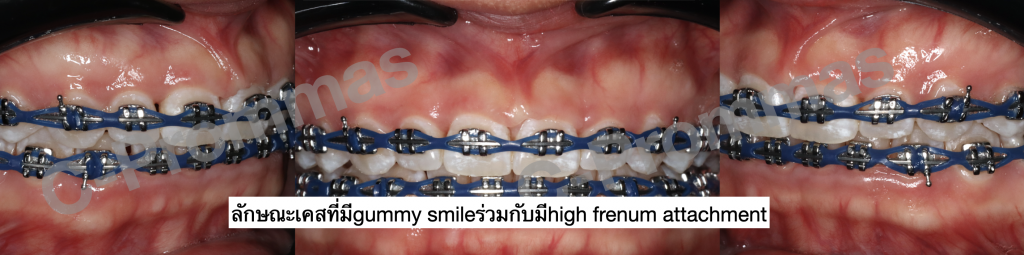
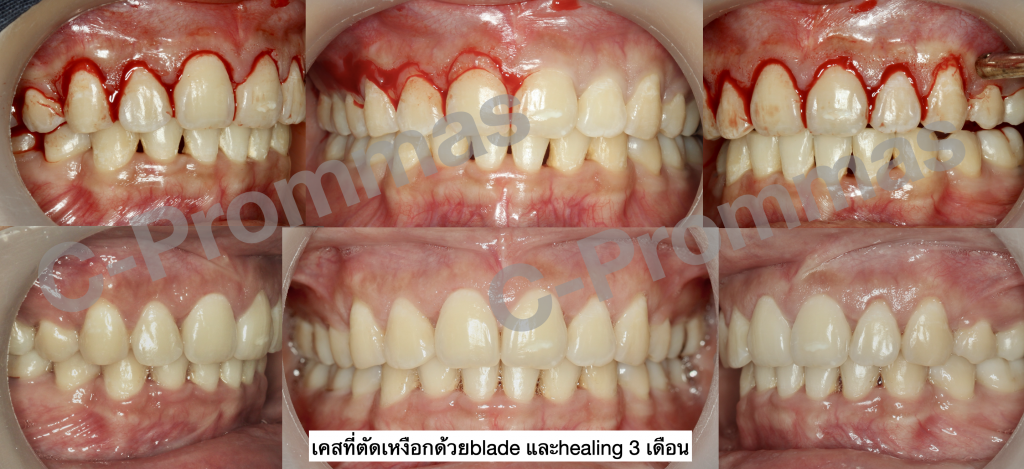
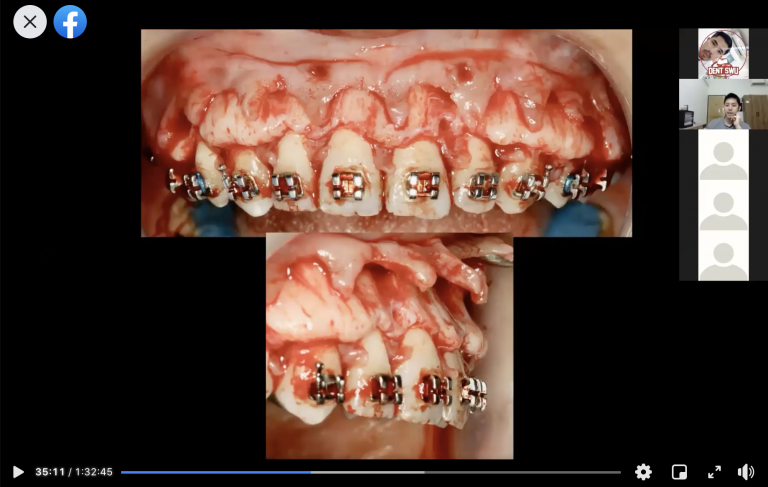
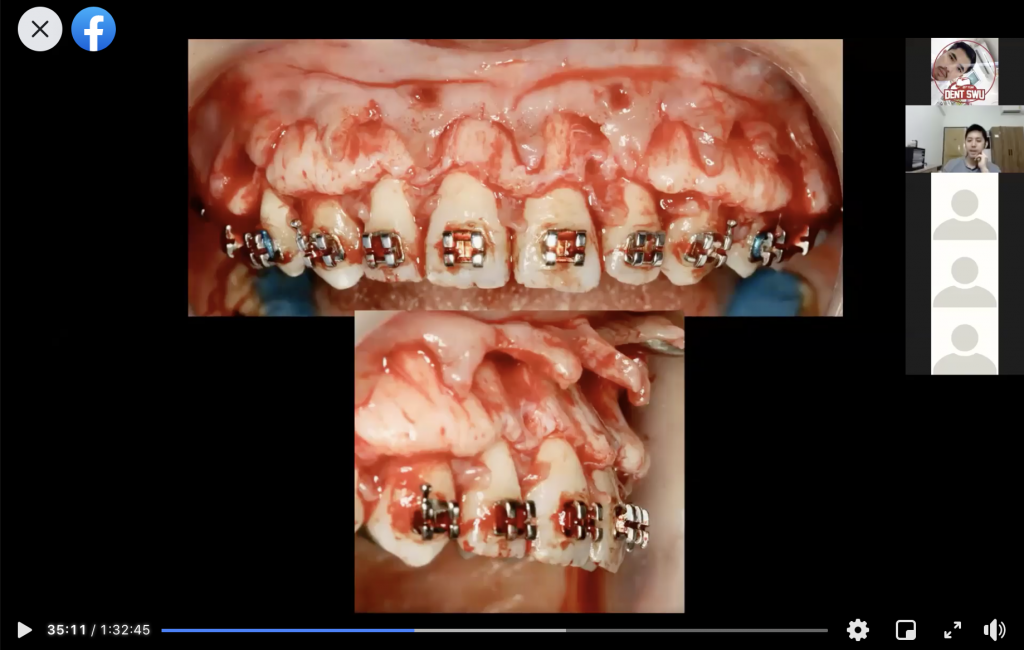
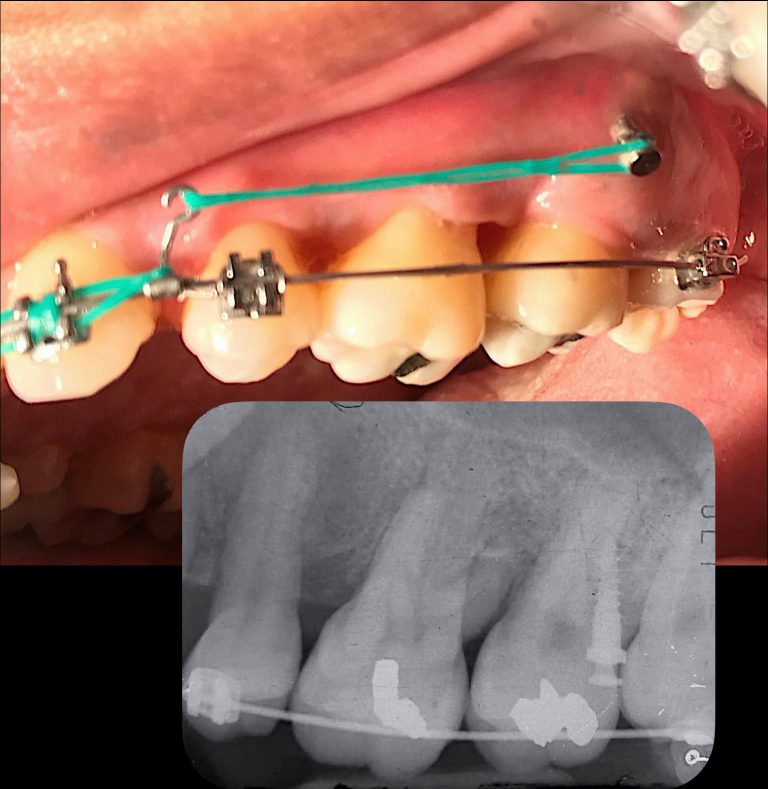
ตัวอย่างผู้ป่วยรายที่1
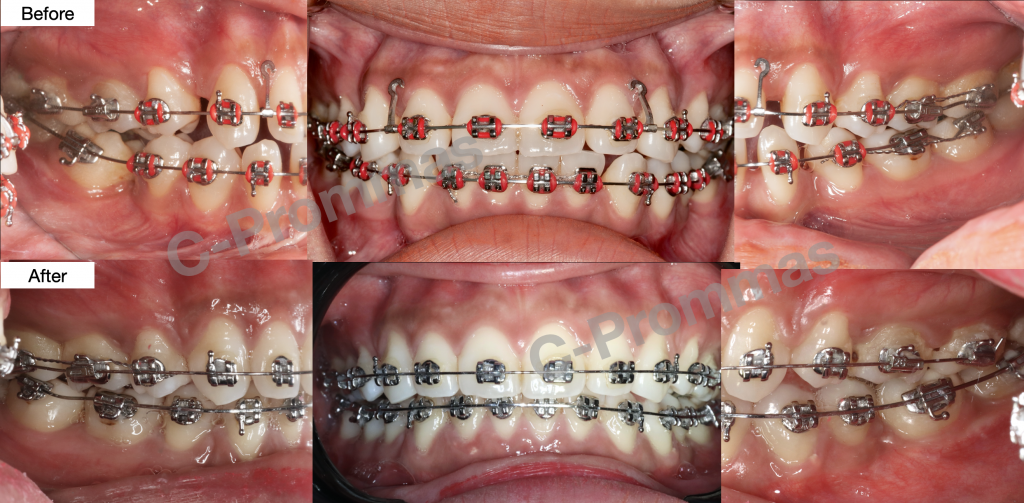
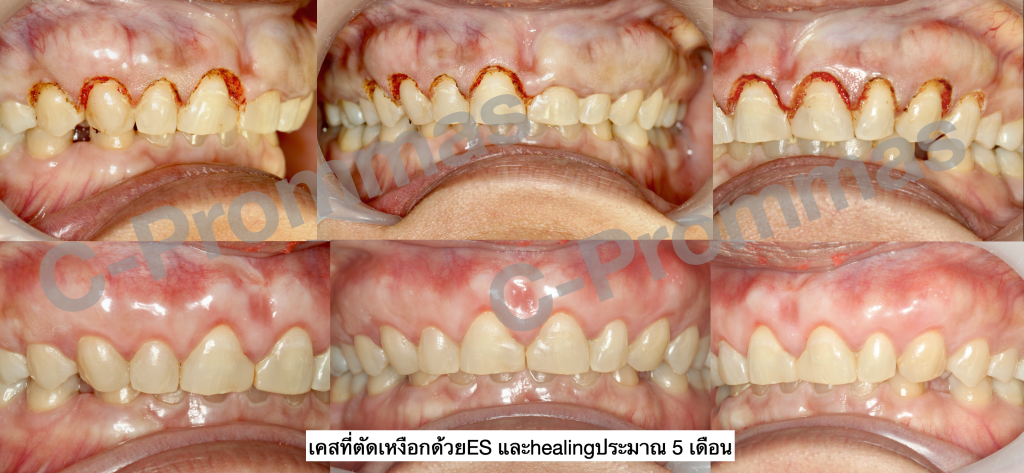
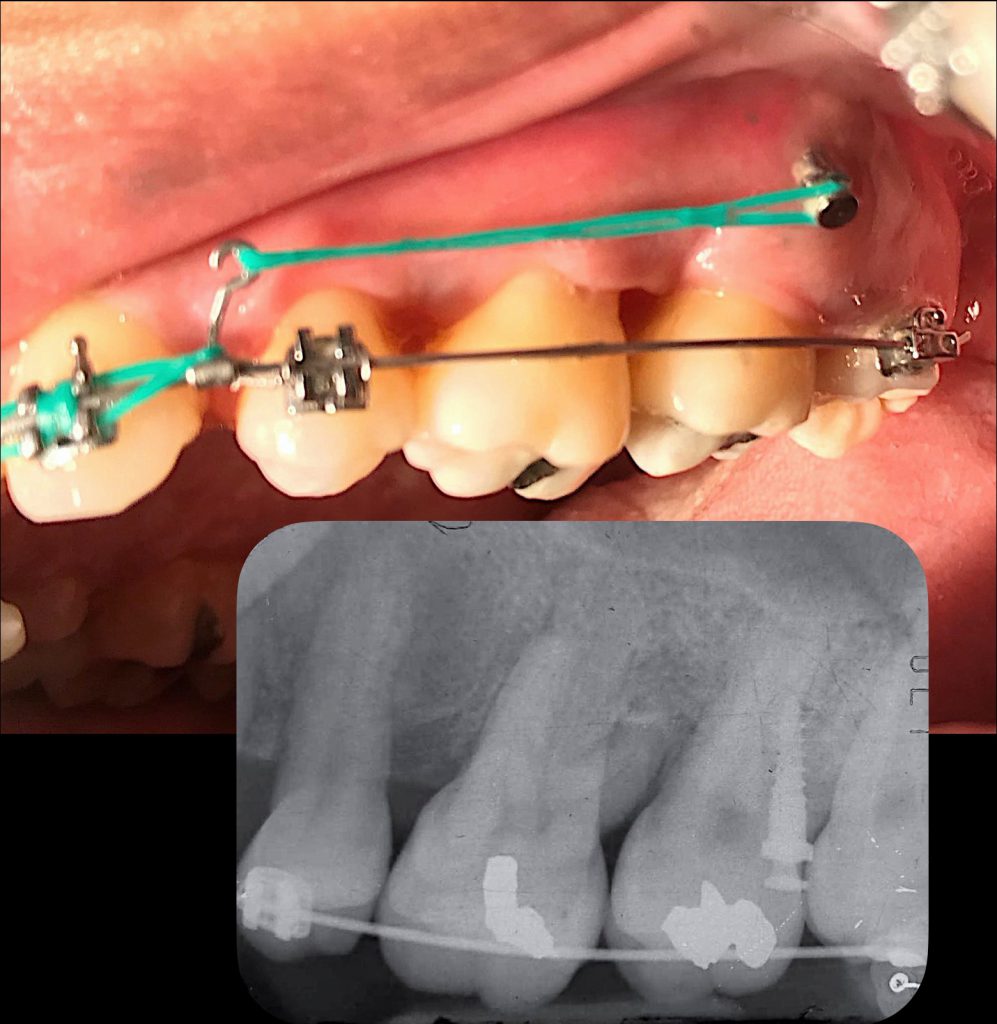
ตัวอย่างผู้ป่วยรายที่2
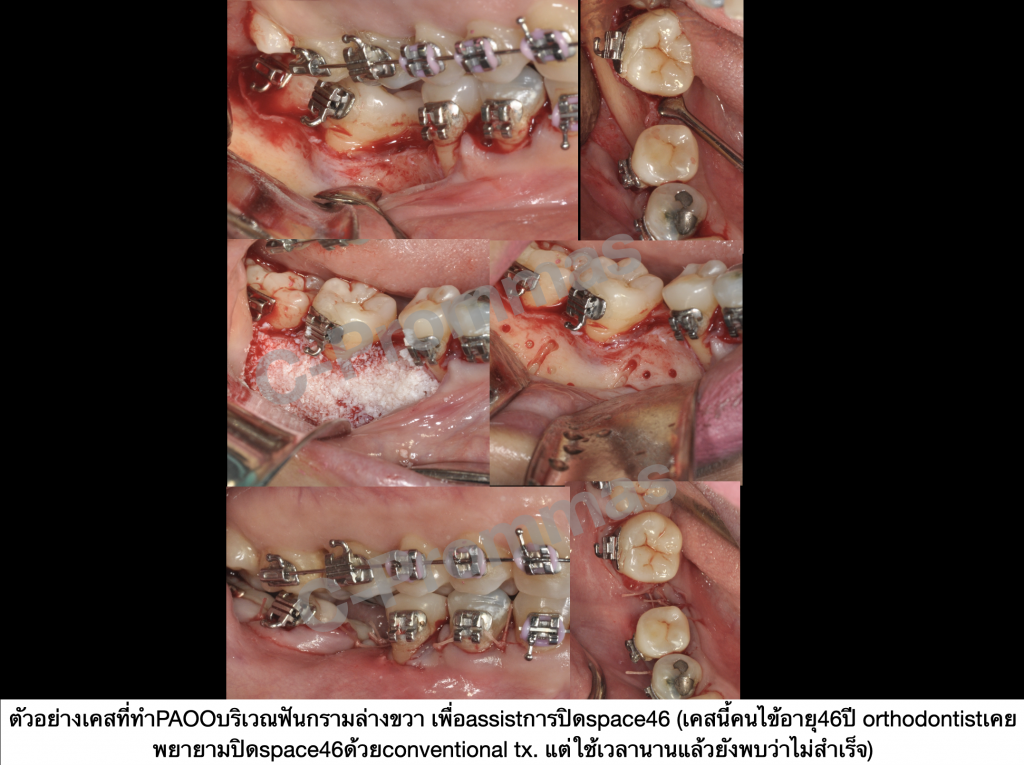

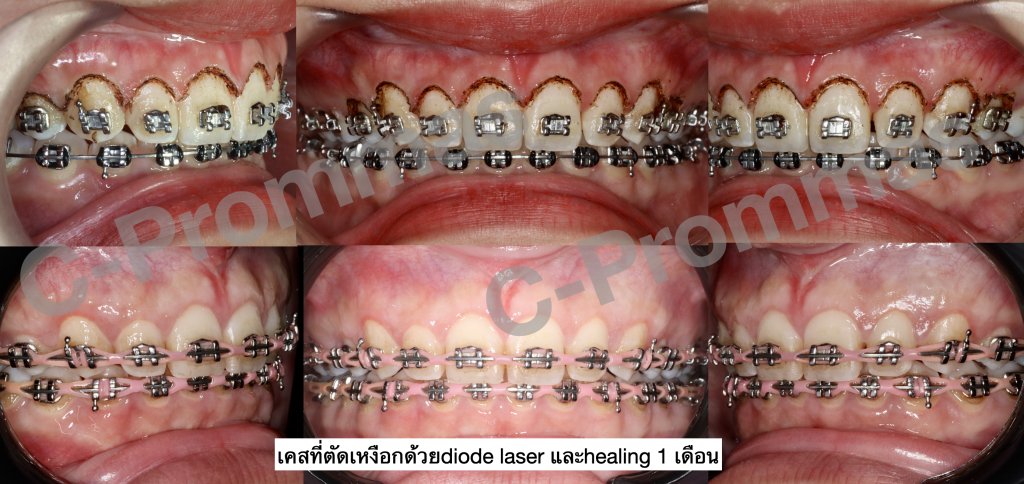
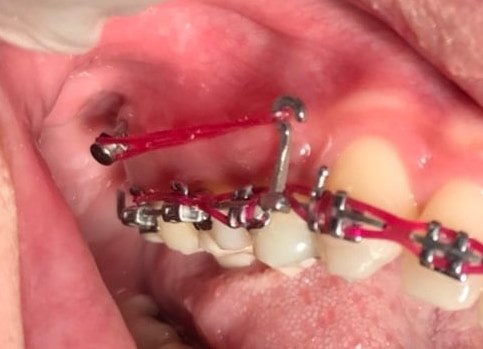
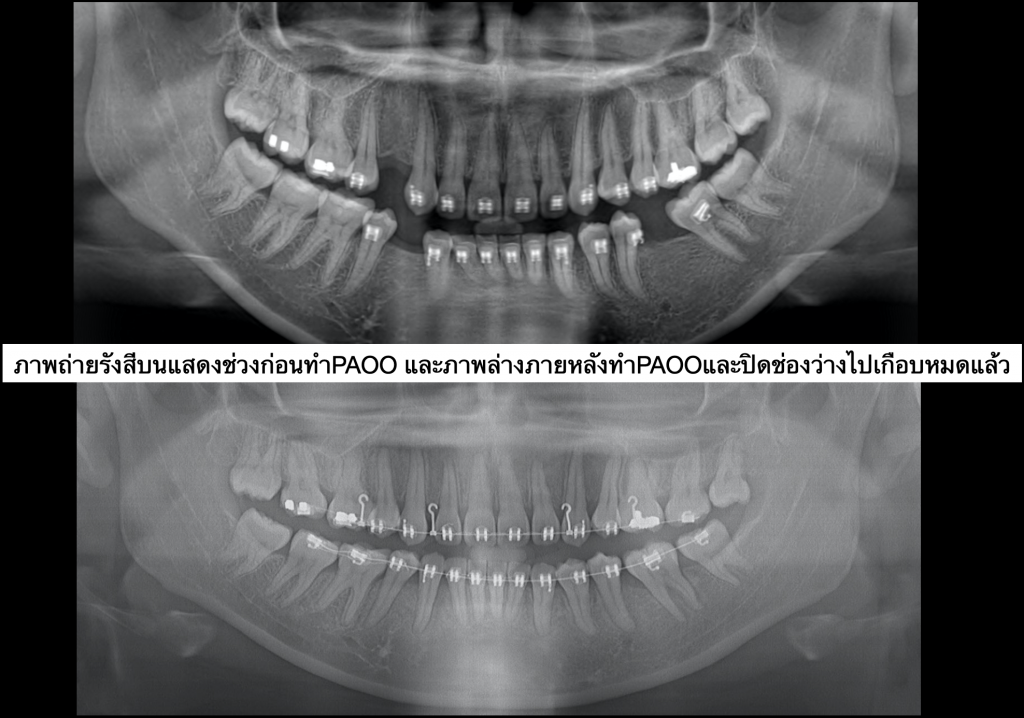
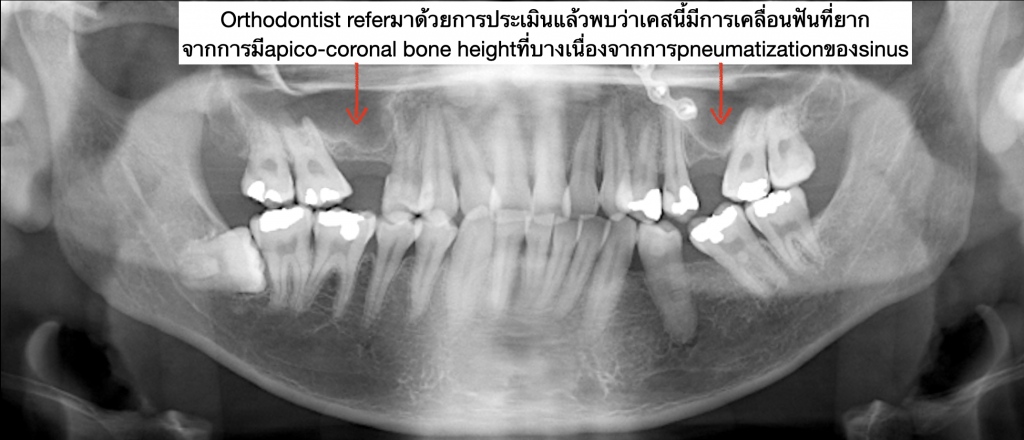
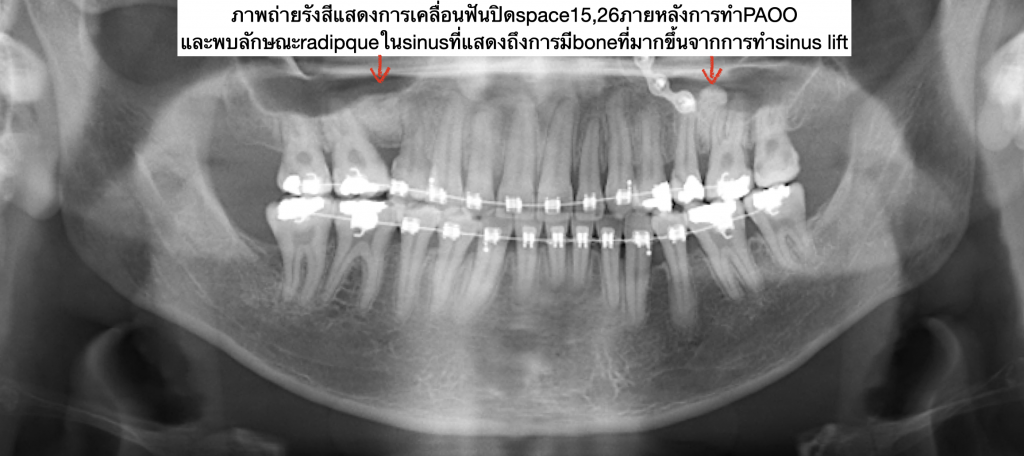
ตัวอย่างผู้ป่วยรายที่3
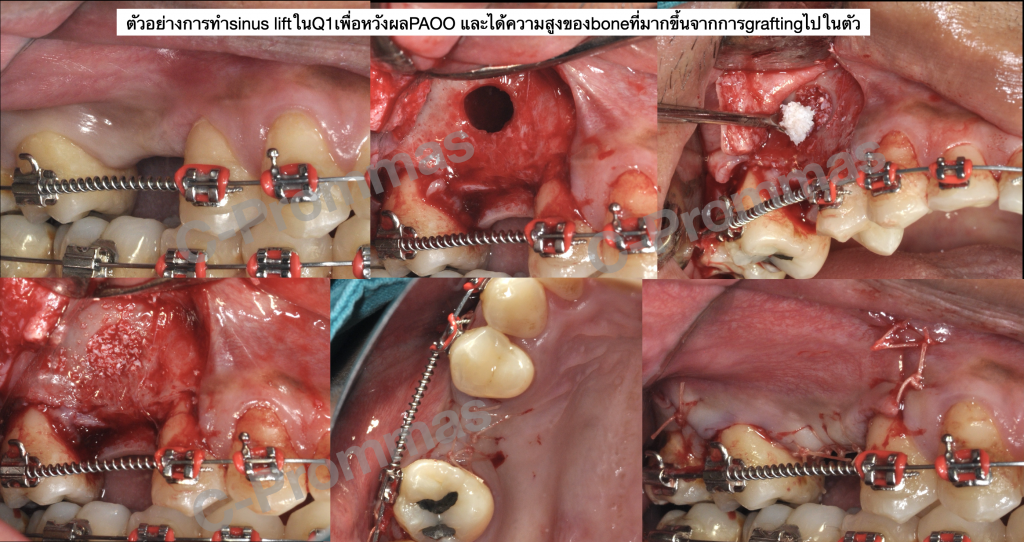

โดยสรุปแล้ว หลักการPAOOเป็นเทคนิคการsurgeryที่ช่วยassisted orthodontic tooth movement ซึ่งอาศัยปรากฏการณ์RAPร่วมกับการทำbone grafting. ซึ่งมีรายงานที่เป็นที่ยอมรับกันอย่างกว้างขวางว่าสามารถทำให้การเคลื่อนฟันเกิดได้เร็วขึ้นกว่าปกติจริง (เคลื่อนฟันได้มากขึ้น2/3เท่า โดยใช้เวลาลดลงเหลือ1/3หรือเหลือ1/4ของเวลาปกติที่ใช้ในการเคลื่อนฟันเท่านั้น)
อย่างไรก็ตามแม้ว่าเทคนิคดังกล่าวนี้จะให้ผลดีต่อการเคลื่อนฟันจริงตามผลการศึกษาต่างๆ แต่ทันตแพทย์ก็ต้องเลือกเคสอย่างเหมาะสม เพื่อป้องกันcomplicationอื่นๆที่อาจเกิดขึ้นภายหลังการผ่าตัดได้ และถึงแม้ว่าการทำPAOOจะเพิ่มระยะlimits of tooth movementจากenvelope of discrepancyได้ก็ตาม แต่ก็ไม่สามารถเคลื่อนฟันได้แบบไร้ขีดจำกัด เคสใดที่มีความผิดปกติของขากรรไกรมาก ก็ยังคงแนะนำให้จัดฟันร่วมกับการทำorthognathic surgeryอยู่ดี
…จากความเห็นของผู้เขียนแล้ว ด้วยเทคนิคPAOOเป็นการทำminor surgeryประเภทหนึ่ง ซึ่งต้องทำความเข้าใจstepต่างๆของการผ่าตัดให้ดีก่อนลงมือทำโดยเฉพาะบริเวณฟันหน้าที่มีความสวยงามเข้ามาเกี่ยวข้อง
-การนำเอาเทคนิคนี้มาใช้นั้นต้องผ่านการสื่อสารกันเป็นอย่างดีแล้วระหว่างsurgeonและorthodontist เพื่อให้เกิดความเข้าใจว่าความต้องการในการเคลื่อนฟันนั้นต้องการเคลื่อนไปในทิศทางใด ฟันตำแหน่งใดอยากให้เคลื่อน, ตำแหน่งใดไม่อยากให้เคลื่อน (เพราะPAOOเป็นการทำanchorage preperationอย่างหนึ่งด้วย) การผ่าตัดนั้นจะได้เกิดประโยชน์สูงสุด
-PAOOอาจเข้ามามีประโยชน์ในกรณีที่orthodontistพบจุดติดที่ไม่สามารถเคลื่อนฟันผ่านสันridgeที่บางได้จริงๆจากการพยายามแล้ว (เพราะPAOOให้ผลทำให้สันridgeหนาขึ้นด้วย)
-แต่!!! การทำPAOOก็นำมาซึ่งcostของการรักษาที่มากขึ้นจากgrafting materialที่เราใช้ โดยเฉพาะในกรณีที่operationกว้างมาก ทันตแพทย์จึงควรวิเคราะห์ถึงcost-benefitให้ดีก่อนการเลือกใช้วิธีนี้ รวมทั้งที่สิ่งสำคัญคือต้องสื่อสารกับคนไข้ให้เกิดความเข้าใจถึงเหตุผลของแนวทางการรักษาวิธีนี้ด้วย เพราะบางสถานการณ์แผนที่ดีอาจเปลี่ยนเป็นการใส่ฟันแทนการปิดspaceก็เป็นได้…
เหล่านี้เพื่อผลลัพธ์การรักษาที่ดีเป็นประโยชน์ต่อคนไข้ เมื่อระยะเวลาการรักษาทางทันตกรรมจัดฟันลดลง และไม่ยาวนานมากเกินไป… ความเสี่ยงต่อperiodontal complicationอื่นๆก็ลดลงไปด้วย…
Reference
1.Köle H. Surgical operations of the alveolar ridge to correct occlusal abnormalities. Oral Surg Oral Med Oral Pathol. 1959;12:515-529.
2.Wilcko WM, Wilcko MT, Bouquot JE, Ferguson DJ. Rapid orthodontics with alveolar reshaping: two case reports of decrowding. Int J Periodontics Restorative Dent. 2001;21: 9–19.
3.Amit G, JPS K, Pankaj B, Suchinder S, Parul B. Periodontally acce- lerated osteogenic orthodontics (PAOO) – a review. J Clin Exp Dent. 2012;4(5):e292-6.
4.Ferguson DJ. et al. Scope of treatment with periodontally accelerated osteogenic orthodontics therapy. Semin Orthod 2015; 21:176–186.